Table of Contents
Mis on BPE?
Eesnääre on väike nääre, mis on osa mehe reproduktiivsüsteemist. See ümbritseb kusetoru ehk kusitit, mis tühjendab põiest uriini.
Eesnäärme healoomuline suurenemine ehk BPE (ingl. benign prostatic enlargement) on meditsiiniline mõiste kirjeldamaks suuremaks kasvanud eesnääret, mis on levinud haigusseisund üle 50 aasta vanustel meestel. BPE korral võib suurenenud eesnääre blokeerida uriini väljavoolu ja põhjustada muutusi selles, kuidas teie põis uriini talletab.
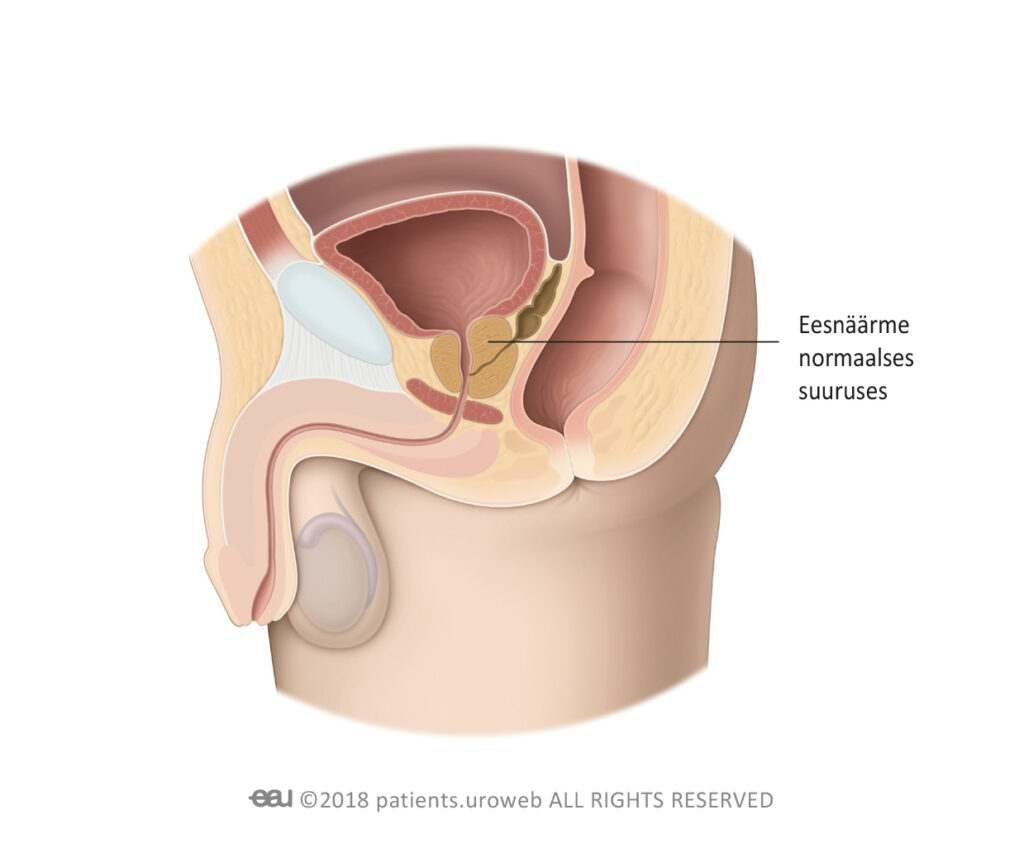
Eesnäärme normaalses suuruses
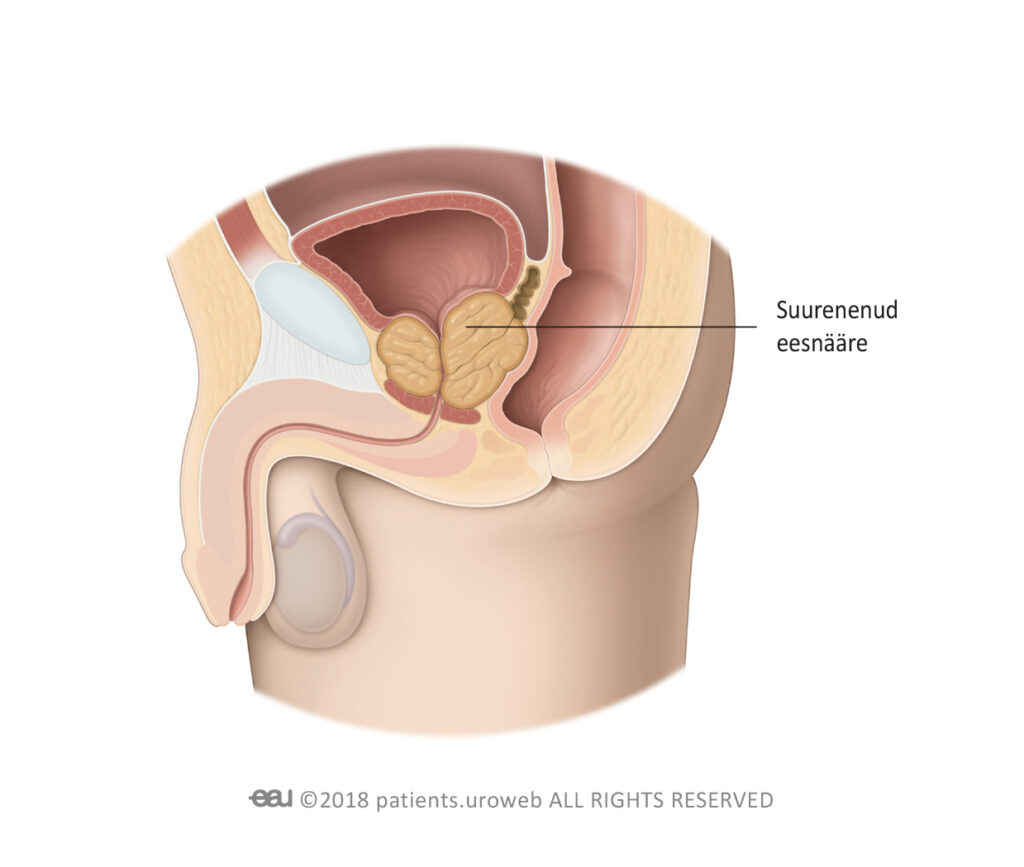
Suurenenud eesnääre
BPE sümptomid
Mis on eesnäärme healoomulise suurenemise sümptomid?
BPE võib põhjustada mitmesuguseid kaebuseid, sealhulgas järgmisi:
- urineerimise alustamiseks ja/või lõpetamiseks läheb aega
- urineerimine nõuab pingutust
- nõrk uriinijuga
- urineerimise katkemine ja uuesti alustamine
- uriini potitoolile pritsimine või uriinijoa lõhenemine
- tunne, et põis ei ole täielikult tühjenenud
- vajadus urineerida tavalisest sagedamini ja/või pakilisemalt
- öösel urineerimiseks ärkamine
- põis ei suuda uriini hoida või probleemid põie kontrollimisel
- tahtmatu uriini eritamine (kusepidamatus)
Osadel meestel on sümptomid kerged ega vaja ravi. Teiste jaoks võivad need olla murettekitavad ja neile võib ravist kasu olla.
Kas BPEd saab ennetada?
Teadaolevad meetodid BPE ennetamiseks puuduvad, kuna selle põhjused on teadmata. BPEd esineb sagedamini vanematel meestel, seega peetakse vanust oluliseks teguriks.
Alati on hea mõte säilitada tervislik eluviis, mis tähendab muu hulgas füüsilist aktiivsust ja tasakaalustatud toitumist.
Klõpsake siia, et vaadata videot eesnäärme healoomulise suurenemise kohta.
Millised ravimeetodid on BPE jaoks saadaval?
BPE jaoks on olemas erinevaid ravimeetodeid. Teile pakutav ravi sõltub teie haigusloost, sümptomite tüübist, nende tõsidusest ja sellest, kuidas need teie elu mõjutavad.
Iseseisev sümptomite kontrolli all hoidmine
Saate oma BPE sümptomeid aktiivselt kontrollida ja potentsiaalselt isegi parandada, kui teete järgmist.
- Võtate aega põie täielikuks tühjendamiseks iga kord, kui urineerite. Abiks võib olla teha seda istudes.
- Põie tühjendamine kaks korda. See tähendab mõne hetke ootamist pärast urineerimise lõpetamist, enne kui proovite seda uuesti teha. See võib aidata teil põit täielikult tühjendada.
- Kasutage aluspesus imavat padjakest, mis imab lekked endasse.
- Pärast urineerimist vajutage munandikoti all sõrmedega ureetrale ja seejärel libistage sõrmed peenise lähtekohast selle otsani, et pigistada välja ka viimased uriinitilgad. Nii ei saa aluspesu märjaks.
- Hingamisharjutuste kasutamine tähelepanu hajutamiseks, kui tunnete tungivat vajadust urineerida.
- Püüdke urineerimise vajaduse tekkides uriini kinni hoida. See treenib põit hoidma suuremas koguses uriini enne urineerimistungi tekkimist.
- Kõhukinnisuse ennetamiseks sööge palju kiudaineid.
- Põietreening urineerimiste vahelise aja pikendamiseks, seades eesmärgiks näiteks 2 tundi, ning selle aja pikendamiseks lõdvestusviiside ja lihasharjutuste kasutamine (teie arst annab selle kohta rohkem teavet).
- Pidage põiepäevikut, kuhu märgite tualetis käigud, väljutatud uriinikogused ja sümptomid. Pärastpoole on sageli raske meenutada, millal sümptomid süvenesid või muutusid häirivamaks. Päevik, kus on kirjas uriinikogused, võib aidata arstidel teie seisundit jälgida ja aidata teil BPEd parimal viisil kontrollida.
Jälgimine
Kui teie sümptomid on kerged kuni mõõdukad ja need ei ole piisavalt häirivad, et teie elukvaliteeti märgatavalt mõjutada, võiksite kaaluda jälgimist.
Jälgimine hõlmab järgmist:
- sümptomite hindamine arstiga konsulteerimise ajal;
- füüsiline läbivaatus;
- vere- ja uriinianalüüsid;
- õpetused ja nõuanded teie seisundi kohta;
- pidev tugi BPE ohjamisel.
Jälgimise ajal saab kergeid kuni mõõdukaid BPE sümptomeid sageli ravida elustiili muudatustega, näiteks järgmiste muudatustega:
- Jooge iga päev vähemalt 1 liiter vedelikku.
- Tarbige enne magamaminekut või enne pikki reise vähem vedelikke, et vähendada sellisel ajal urineerimisvajadust.
- Tarbige vähem alkoholi, kofeiini, gaseeritud jooke ja kunstlikke magusaineid, mis võivad ärritada põit ja süvendada sümptomeid.
- Treenige regulaarselt (vähemalt 2–3 korda nädalas). Liikumise puudumine võib urineerimist raskendada.
- Toituge tasakaalustatult ja mitmekülgselt.
- Hoidke alakõhtu sooja ja kuivana. Külmus ja niiskus suurendavad urineerimistungi.
- Kui kipute tualetis uriini pritsima, võib olla kasu urineerimisest istudes, mitte seistes, või kui eelistate seista, siis urineerige anumasse ja valage seejärel uriin potist alla.
- Arutage arstiga kõiki ravimeid, mida te haigusseisundi korral võtate, kuna mõned ravimid, näiteks nn veeväljaajajad (diureetikumid), võivad põhjustada kuseteede sümptomite ägenemist.
Kui jälgimise ajal muutub seisund kehvemaks või tekib uusi probleeme, võib arst arutada teile saadaolevaid ravivõimalusi.
Ravimid
Kui elustiili muutmisest BPE sümptomite leevendamiseks ei piisa, võidakse teile soovitada ravimeid. Paljud neist toimivad kas eesnäärme või põie lihaste lõdvestamise teel või eesnäärme mahtu vähendades, et see kusitile ei suruks. Mõnikord võidakse kasutada nende ravimite kombinatsiooni.
Kui teie sümptomid on peamiselt seotud tungiva vajadusega urineerida või urineerida mitu korda päeva ja öö jooksul, võib teie arst sümptomite leevendamiseks soovitada ravimeid, mis mõjutavad ainult põit või toimivad ka eesnäärmele.
Paljud ravimid põhjustavad kergeid kuni mõõdukaid kõrvaltoimeid ja arst arutab neid teiega enne, kui teete otsuse ravi kohta.
Ravimite tüübid
BPE sümptomite raviks kasutatavad ravimid lõdvestavad eesnäärme või põie lihaseid, et vähendada urineerimisvajadust, või takistavad eesnäärme kasvu, peatades sellega sümptomite süvenemise. Need jagunevad mitmesse kategooriasse, olenevalt nende toimimise viisist.
- Alfablokaatorid on rühm ravimeid, mis aitavad leevendada sümptomeid ja soodustada uriini väljavoolu, lõdvestades eesnäärme silelihaseid. See on BPE all kannatavatele meestele kõige sagedamini soovitatav ravimirühm.
- Beeta-3-agonistid on teatavat tüüpi ravimid, mis võivad aidata kusepõit lõdvestada. Kõnealused ravimid on tavaliselt ette nähtud üliaktiivse põie (ingl. overactive bladder ehk OAB) sümptomite raviks, kuid võivad aidata ka mehi, kellel on BPE põhjustatud spetsiifilised sümptomid.
- 5-alfa-reduktaasi inhibiitorid (5ARI) on rühm ravimeid, mis takistavad eesnäärme kasvu ja võivad seda isegi kahandada. Sedalaadi ravimid toimivad paremini eesnäärmel, mis on suurem kui 40 ml ja neid määratakse ainult siis, kui eesnäärme suurenemise sümptomid põhjustavad olulisi probleeme.
- Muskariiniretseptori antagonistid (MRA) on rühm ravimeid, mis vähendavad põielihaste ebanormaalseid kokkutõmbumist või kokkusurumist. Need ravimid on tavaliselt ette nähtud üliaktiivse põie (OAB) sümptomite raviks, kuid need võivad aidata ka mehi, kellel on BPE põhjustatud spetsiifilised sümptomid, näiteks pakiline urineerimisvajadus. Neid ravimeid üldjuhul ei määrata, kui põis pärast urineerimist täielikult ei tühjene.
- Fosfodiesteraas-5.inhibiitorid (PDE5I) on rühm ravimeid, mida kasutatakse erektsioonihäirete raviks. Kõnealused ravimid võivad leevendada ka mõningaid BPE põhjustatud sümptomeid.
- Fütoteraapia, mida tuntakse ka taimeekstraktide või ravimtaimedega ravimisena. EAU soovitab praegu eelkõige heksaaniga ekstraheeritud Serenoa palmi, kuna fütoteraapiast võib olla meestele mõõdukat kasu ja see võib aidata leevendada BPE sümptomeid. Lisaks on fütoteraapial väga vähe kõrvaltoimeid.
Ravimite kombinatsioonid
Alfa-blokaatorite kombinatsioon 5ARIga on soovitatav, kui:
- teie eesnääre on suurem kui 40 ml;
- teie eesnäärmespetsiifilise antigeeni (PSA) tase on 1,5 ng/ml või kõrgem;
- teie sümptomid on tõsised ja teil on aeglane uriinivool.
Seda ravimite kombinatsiooni soovitatakse ainult pikaajaliseks raviks.
Alfa-blokaatorite ja MRAde või beeta-3-agonistide kombinatsioon on soovitatav, kui teil on selliseid sümptomeid nagu suurenenud või äkiline urineerimisvajadus ja teie sümptomid ei ole üht tüüpi ravimite võtmisel leevenenud.
BPE tavaline kirurgiline ravi
Enamik mehi, kellel on BPEst tulenevad kuseteede sümptomid, ei vaja operatsiooni, kuid see võib olla valikute seas, kui muud ravimeetodid ei ole toiminud või kui sümptomid on halvenenud ja tunnete, et need mõjutavad oluliselt teie elukvaliteeti. Teie arst arutab, kas operatsioon on teie jaoks sobiv, ja tutvustab võimalikke valikuid, et saaksite teha teadliku otsuse.
Küsimused, mida võiksite oma arstiga operatsiooni arutamisel kaaluda, on järgmised:
- kuidas sümptomid teie elukvaliteeti mõjutavad;
- kui hästi te talute praegu kasutatavaid ravimeid;
- kas teie suurenenud eesnääre põhjustab neeruprobleeme või korduvaid uriiniinfektsioone, kusepõiekive või põie mittetäielikku tühjendamist;
- kas olete haigusloo põhjal operatsiooni jaoks sobiv kandidaat;
- teie haiglas saadaolevad kirurgilised ravimeetodid;
- teie isiklikud eelistused.
BPE jaoks on olemas palju erinevaid kirurgilisi protseduure ning kõigi nende eesmärk on leevendada teie sümptomeid ja parandada uriini väljavoolu. Kuigi operatsioon toimib enamiku meeste jaoks hästi, võib see põhjustada kõrvaltoimeid. Oluline on neid oma arstiga arutada enne, kui otsustate, kas jätkate BPE operatsiooniga või mitte.
Transuretraalne eesnäärme resektsioon (TURP)
See on BPE puhul kõige levinum operatsioon ja seda tehakse tavaliselt üldanesteesia või spinaalanesteetikumi mõju all, nii et te ei tunne protseduuri ajal valu.
Protseduuri ajal sisestatakse kusiti kaudu peenike instrument, mida nimetatakse resektoskoobiks. Resektoskoobi otsas on traatsilmus, mis kasutab eesnäärme koe lõikamiseks kõrgsageduslikku elektrivoolu. Sellel on ka kaamera, mis võimaldab kirurgil videomonitoril näha kvaliteetset pilti toimuvast. Operatsioon hõlmab uriini väljavoolu blokeeriva eesnäärmekoe lõigu eemaldamist.
Operatsiooni lõpus asetatakse teie kusepõide kateeter, mis aitab operatsioonist taastumise ajal uriini väljutada.
Kateetri toru sisestatakse peenises oleva kusitiava kaudu. See liigub mööda peenist, seejärel kusiti kaudu üles ja sealt kusepõide. Kateeter paigaldatakse teie operatsiooni lõpus, nii et te ei tunne ebamugavust, kuna kateetri sisestamise ajal te kas magate või olete tuimestuse mõju all (olenevalt teie anesteetikumi tüübist).
Kui kateeter on paigas, ei pea te urineerimiseks tualetti kasutama, kuna uriin jookseb põiest välja kateetritoru kaudu uriinikotti, mida vajadusel tühjendatakse.
Lisaks uriini väljutamisele võimaldab kateeter arstil ka teie põit ja kusitit steriilse lahusega loputada, et ennetada verehüüvete teket.
Kateeter eemaldatakse pärast operatsiooni, kui olete võimeline ise urineerima. Kateetri eemaldab tavaliselt õde ning see on väga lihtne protseduur, mis ei põhjusta praktiliselt mingit ebamugavustunnet.
Tavaliselt soovitatakse teil 2–3 nädala jooksul seksuaalvahekordi vältida ja ei ole harvad juhud, kui kogete nn tagasipöörduvat ejakulatsiooni. Retrograadne ejakulatsioon, mida mõnikord nimetatakse kuivaks orgasmiks, on seisund, kus seemnevedelik suundub orgasmi ajal kusepõide, mitte läbi kusitit ja peenisest välja. See ei ole kahjulik ja sperma väljub hiljem kusepõiest koos uriiniga, kuid see võib põhjustada viljakusprobleeme.
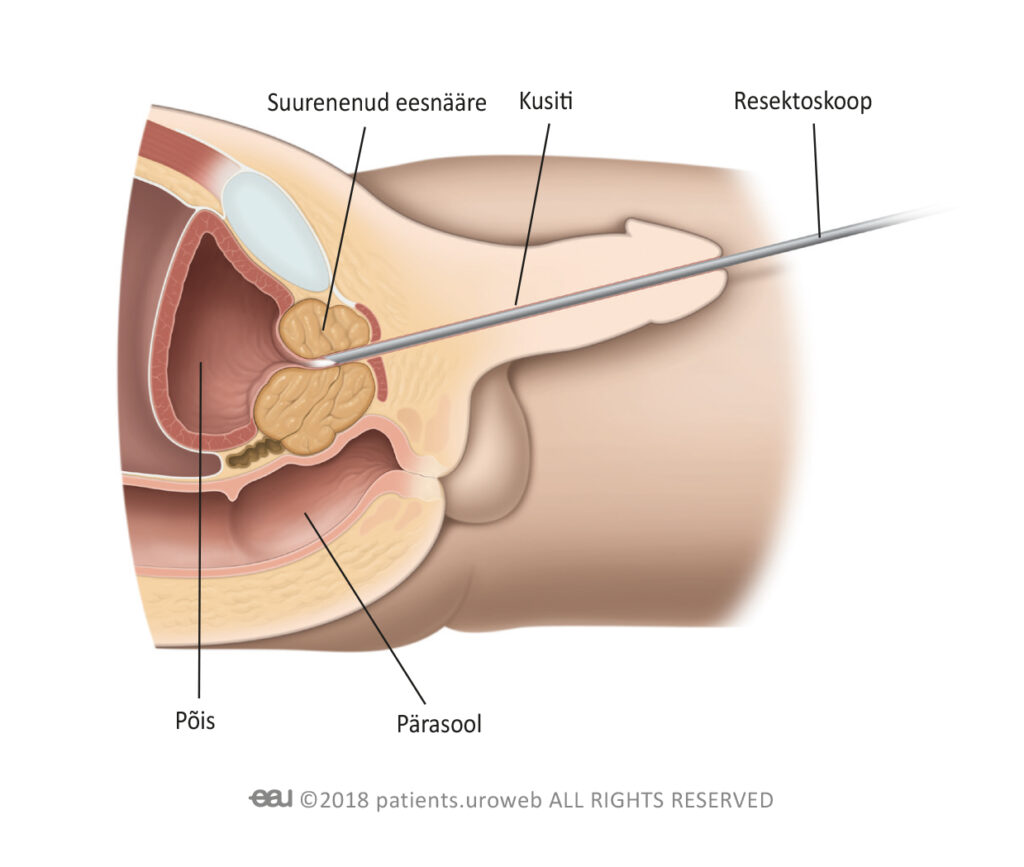
Resektoskoop sisestatakse läbi uretra.
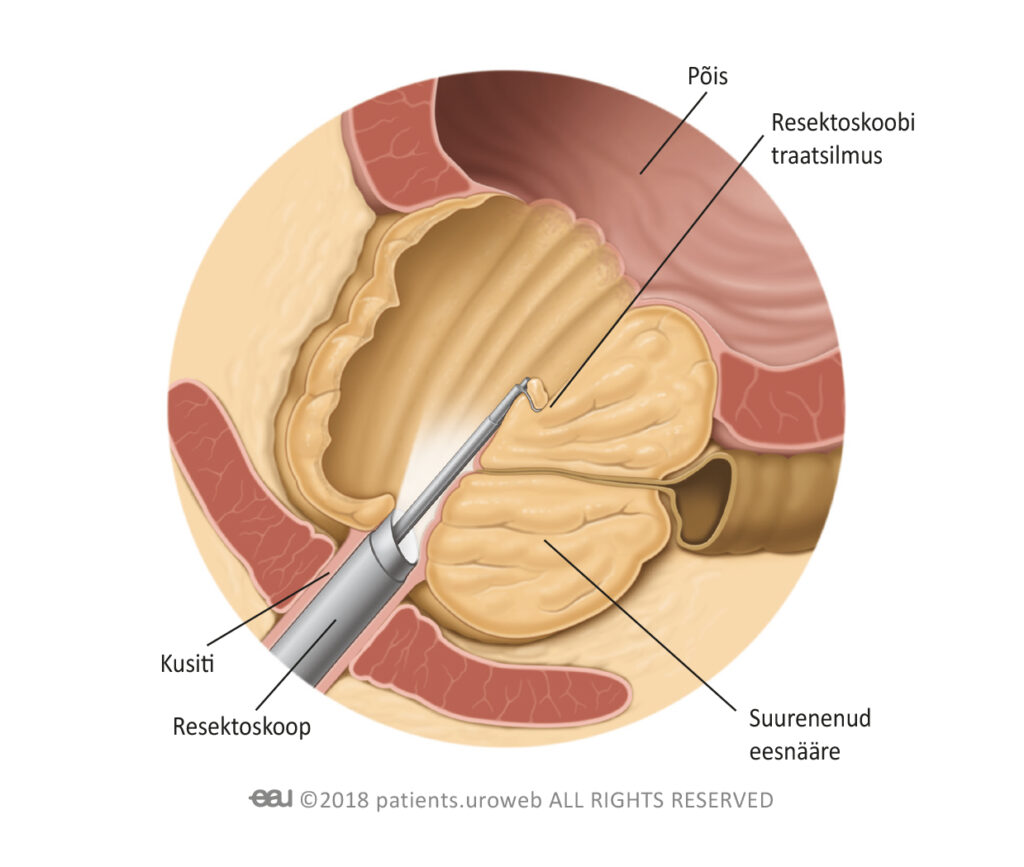
Resektoskoop eemaldab osa eesnäärmest
Transuretraalne eesnäärme intsisioon (TUIP)
TUIP-protseduur sobib ainult väga väikese eesnäärmega meestele. TUIP-protseduuri ajal kasutab kirurg uriinivoolu blokeeriva eesnäärmekoe lõigu eemaldamise asemel resektoskoopi, et teha kusiti kõrval põiekaela väike sisselõige, et seda laiendada. Protseduur hõlmab resektoskoobi sisestamist läbi ureetra, kuid seda tehakse üldanesteesia või spinaalanesteetikumi mõju all, nii et te ei tunne midagi.
Operatsiooni lõpus asetatakse teie põide kateeter, mis aitab operatsioonist taastumise ajal uriini väljutada.
Kateetri toru sisestatakse peenises oleva kusitiava kaudu. See liigub mööda peenist, seejärel kusiti kaudu üles ja sealt kusepõide. Kateeter paigaldatakse teie operatsiooni lõpus, nii et te ei tunne ebamugavust, kuna kateetri sisestamise ajal te kas magate või olete tuimestuse mõju all (olenevalt teie anesteetikumi tüübist).
Kui kateeter on paigas, ei pea te urineerimiseks tualetti kasutama, kuna uriin jookseb põiest välja kateetritoru kaudu uriinikotti, mida vajadusel tühjendatakse.
Kateeter eemaldatakse pärast operatsiooni, kui olete võimeline ise urineerima. Kateetri eemaldab tavaliselt õde ning see on väga lihtne protseduur, mis ei põhjusta mingit ebamugavustunnet.
Lahtine adenomektoomia
Avatud adenomektoomia kasuks otsustatakse ainult teatavates olukordades. Seda seetõttu, et kuigi operatsioon on teadaolevalt tõhus, on tegemist olulise kirurgilise sekkumisega ja sellest paranemine võib võtta kauem aega. See sobib üldiselt ainult meestele, kelle eesnääre on suurenenud üle teatava määra (tavaliselt 80 ml, mis on ligikaudu 4 korda suurem kui terve eesnääre).
Lahtine adenomektoomia ajal eemaldatakse eesnääre üldanesteesia või spinaalanesteesia mõju all – lõike ajal te kas magate või olete ärkvel, kuid ei tunne vööst allapoole midagi.
Operatsiooni lõpus asetatakse teie põide kateeter, mis aitab operatsioonist taastumise ajal uriini väljutada.
Kateetri toru sisestatakse peenises oleva kusitiava kaudu. See liigub mööda peenist, seejärel kusiti kaudu üles ja sealt kusepõide. Kateeter paigaldatakse teie operatsiooni lõpus, nii et te ei tunne ebamugavust, kuna kateetri sisestamise ajal te kas magate või olete tuimestuse mõju all (olenevalt teie anesteetikumi tüübist).
Kui kateeter on paigas, ei pea te urineerimiseks tualetti kasutama, kuna uriin jookseb põiest välja kateetritoru kaudu uriinikotti, mida vajadusel tühjendatakse.
Lisaks uriini väljutamisele võimaldab kateeter arstil ka teie põit ja kusitit steriilse lahusega loputada, et ennetada verehüüvete teket.
Võimalik, et peate kateetrit taluma nädala või kauem, kuni suudate ise urineerida. Kateetri eemaldab tavaliselt õde ning see on väga lihtne protseduur, mis ei põhjusta praktiliselt mingit ebamugavustunnet.
Eesnäärme adenoomi eemaldamine tähendab, et te orgasmi saavutamisel ei ejakuleeri (seemnepurset ei toimu). Te kogete endiselt orgasmi, kuid spermat ei teki. Ehkki see võib alguses tunduda harjumatu, saate siiski kogeda seksuaalset naudingut.
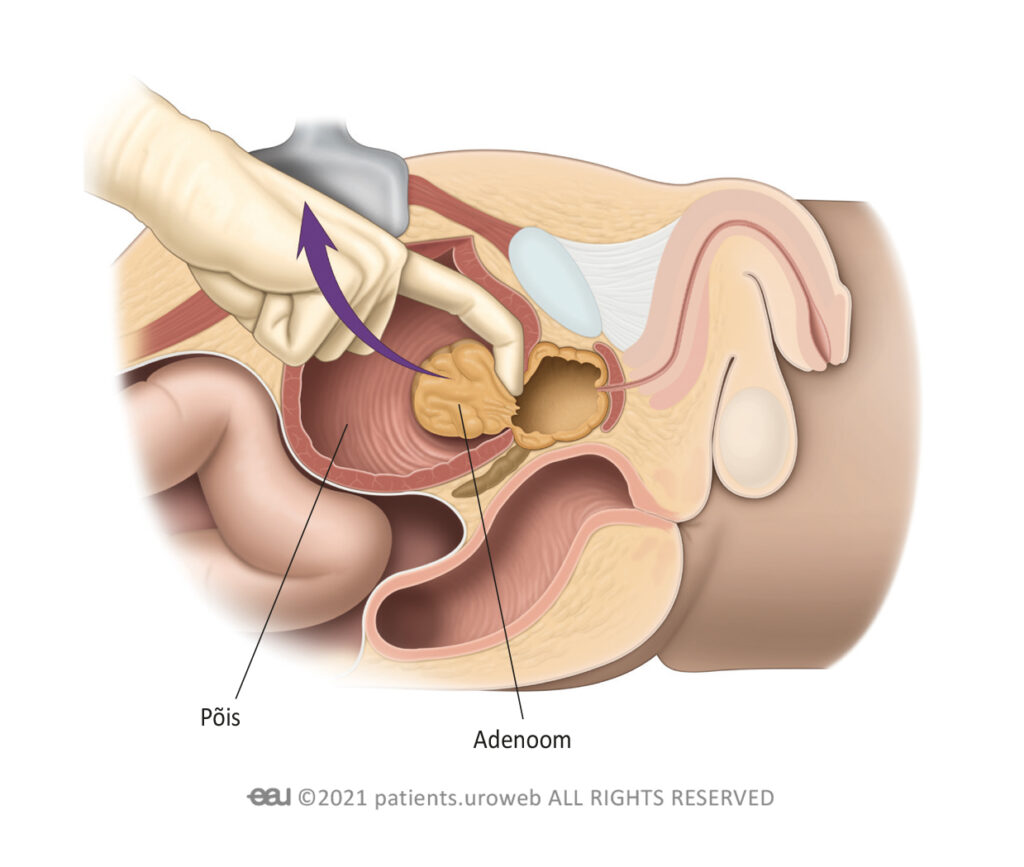
Eesnäärme eemaldamine alakõhu kaudu
Eesnäärme laservaporisatsioon (Eestis ei tehta)
Ureetra kaudu sisestatakse peenike seade, mida nimetatakse resektoskoobiks. Resektoskoobi otsas on laser, mis kasutab soojust, et hävitada osa eesnäärmekoest, ja kaamera, mis võimaldab kirurgil videomonitoril kvaliteetset pilti näha. Protseduur tehakse üldtuimestuse või spinaalanesteetikumi mõju all, nii et te ei tunne midagi.
Operatsiooni lõpus asetatakse teie põide kateeter, mis aitab operatsioonist taastumise ajal uriini väljutada.
Kateetri toru sisestatakse peenises oleva kusitiava kaudu. See liigub mööda peenist, seejärel kusiti kaudu üles ja sealt kusepõide. Kateeter paigaldatakse teie operatsiooni lõpus, nii et te ei tunne ebamugavust, kuna kateetri sisestamise ajal te kas magate või olete tuimestuse mõju all (olenevalt teie anesteetikumi tüübist).
Kui kateeter on paigas, ei pea te urineerimiseks tualetti kasutama, kuna uriin jookseb põiest välja kateetritoru kaudu uriinikotti, mida vajadusel tühjendatakse.
Kateeter eemaldatakse pärast operatsiooni, kui olete võimeline ise urineerima. Kateetri eemaldab tavaliselt õde ning see on väga lihtne protseduur, mis ei põhjusta praktiliselt mingit ebamugavustunnet.
Tavaliselt soovitatakse teil 2–3 nädala jooksul seksuaalvahekordi vältida ja ei ole harvad juhud, kui kogete nn tagasipöörduvat ejakulatsiooni. Retrograadne ejakulatsioon, mida mõnikord nimetatakse kuivaks orgasmiks, on seisund, kus seemnevedelik suundub orgasmi ajal kusepõide, mitte läbi kusitit ja peenisest välja. See ei ole kahjulik ja sperma väljub hiljem kusepõiest koos uriiniga, kuid see võib põhjustada viljakusprobleeme.

Resektoskoop sisestatakse läbi ureetra
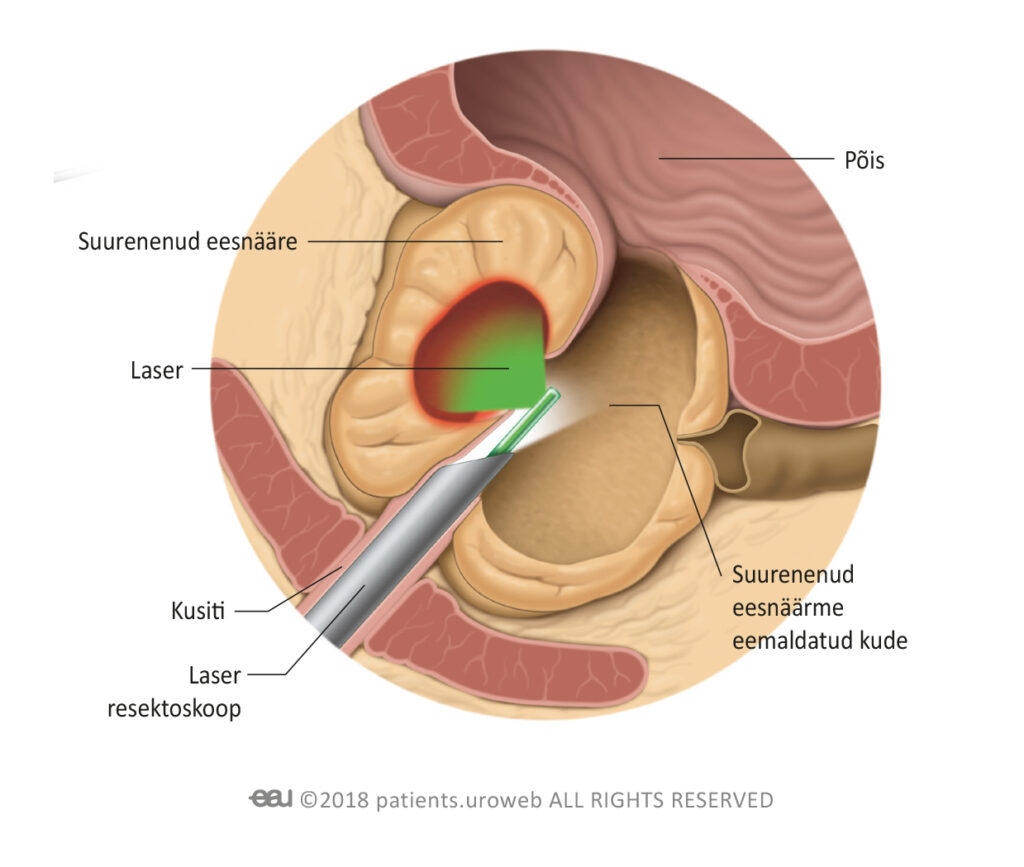
Resektoskoop hävitab osa eesnäärmest
Eesnäärme laserenukleatsioon (nimetatakse ka eesnäärme holmiumlaser-entukleatsiooniks (HoLEP) või thulmiumlaser-enukleatsiooniks (ThuLEP)))
Laser-enukleatsiooni protseduur seisneb selles, et kirurg viib läbi ureetra peenikese instrumenti, mida nimetatakse resektoskoobiks. Resektoskoobi otsas on kõrgimpulsslaser, mis eemaldab eesnäärme, ja kaamera, mis võimaldab kirurgil videomonitoril kvaliteetset pilti näha. Eesnääre lõigatakse väga väikesteks tükkideks ja eemaldatakse ureetra kaudu juhitava kirurgilise tööriista abil.
Protseduur tehakse üldtuimestuse või spinaalanesteetikumi mõju all, nii et te ei tunne midagi.
Operatsiooni lõpus asetatakse teie põide kateeter, mis aitab operatsioonist taastumise ajal uriini väljutada.
Kateetri toru sisestatakse peenises oleva kusitiava kaudu. See liigub mööda peenist, seejärel kusiti kaudu üles ja sealt kusepõide. Kateeter paigaldatakse teie operatsiooni lõpus, nii et te ei tunne ebamugavust, kuna kateetri sisestamise ajal te kas magate või olete tuimestuse mõju all (olenevalt teie anesteetikumi tüübist).
Kui kateeter on paigas, ei pea te urineerimiseks tualetti kasutama, kuna uriin jookseb põiest välja kateetritoru kaudu uriinikotti, mida vajadusel tühjendatakse.
Lisaks uriini väljutamisele võimaldab kateeter arstil ka teie põit ja kusitit steriilse lahusega loputada, et ennetada verehüüvete teket.
Kateeter eemaldatakse pärast operatsiooni, kui olete võimeline ise urineerima. Kateetri eemaldab tavaliselt õde ning see on väga lihtne protseduur, mis ei põhjusta praktiliselt mingit ebamugavustunnet.
Tavaliselt soovitatakse teil 2–3 nädala jooksul seksuaalvahekordi vältida ja ei ole harvad juhud, kui kogete nn tagasipöörduvat ejakulatsiooni. Retrograadne ejakulatsioon, mida mõnikord nimetatakse kuivaks orgasmiks, on seisund, kus seemnevedelik suundub orgasmi ajal kusepõide, mitte läbi kusitit ja peenisest välja. See ei ole kahjulik ja sperma väljub hiljem kusepõiest koos uriiniga, kuid see võib põhjustada viljakusprobleeme.
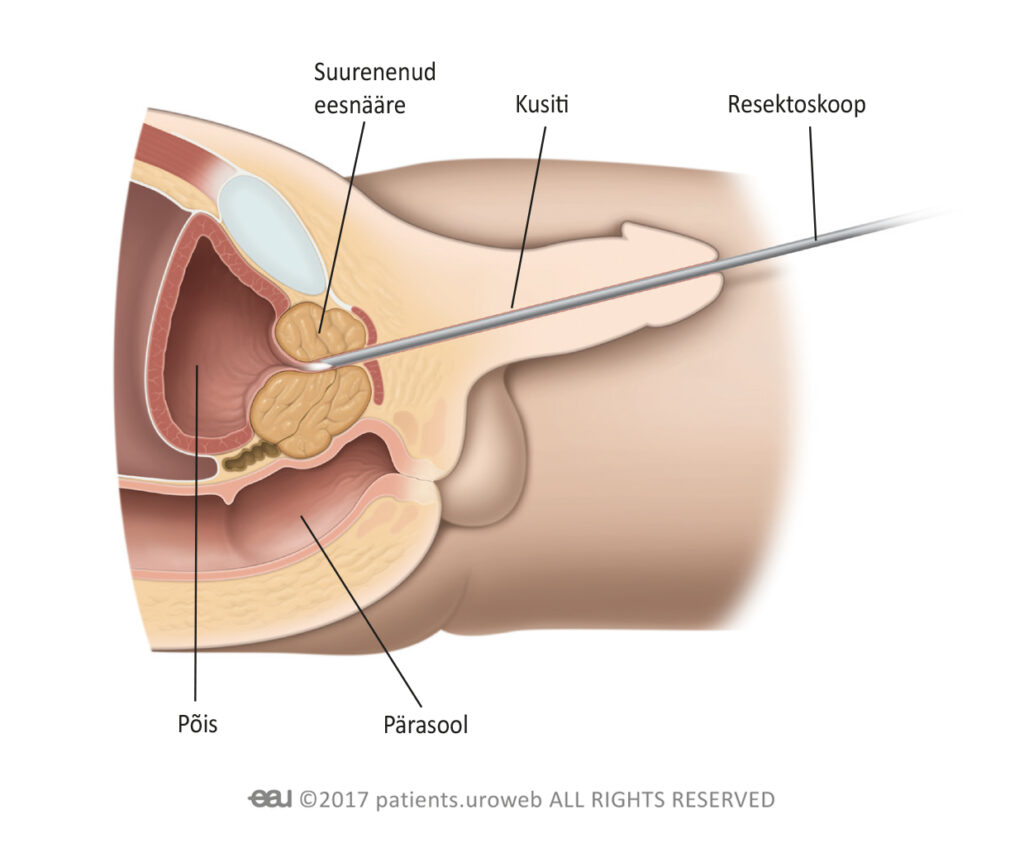
Resektoskoop sisestatakse läbi ureetra
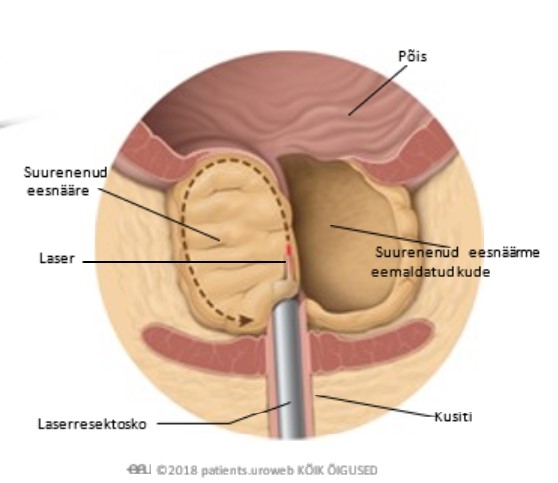
Resektoskoop eemaldab suurenenud eesnäärme koe
Eesnäärme ureetra tõstmine (Eestis ei tehta)
Selle protseduuri ajal sisestab kirurg kitsa seadeldise abil implantaadid eesnäärme mõlemale küljele, et viia see kusitist eemale, et see ei oleks enam blokeeritud. See aitab leevendada selliseid sümptomeid nagu valu ja urineerimisraskused. Tavaliselt tehakse seda tuimestuse all.
BPE uued kirurgilised ravimeetodid
Järgmised kirurgilised protseduurid on alles hiljuti välja töötatud. EAU leiab, et need meetodid vajavad praegu täiendavat hindamist ja enne nende heakskiitmist peavad nende kasulikkuse kohta olema kindlad teaduslikud tõendid. Seetõttu on need praegu hindamisel.
Kõnealuste meetodite osas on koolitatud vähem arste, mistõttu ei pruugi need teie kohalikus haiglas saadaval olla.
Veeablatsioon (aquablation) (Eestis ei tehta)
See on BPE uus ravimeetod. Vesi süstitakse eesnäärmesse läbi kusiti juhitava sondi abil. Veesurvet kasutatakse eesnäärmekoe osaliseks hävitamiseks, muutes selle väiksemaks.
Veeablatsioon põhjustab vähem kõrvaltoimeid, kuid kõik kirurgid ei ole selle protseduuri läbi viimiseks väljaõpet läbinud.
Eesnäärmearteri emboliseerimine
Teie kubeme arterisse sisestatakse veenikateeter. Röntgenijuhiste abil suunatakse see eesnääret varustavatesse veresoontesse. Nendesse veresoontesse süstitakse pisikesi plastosakesi, et vähendada eesnäärme verevarustust, mis kahandab seda. Seda protseduuri saab teha ambulatoorselt kohaliku tuimestuse all.
Konvektiivse veeauru energia (WAVE) ablatsioon ehk Rezumi süsteem (Eestis ei tehta)
Kirurg sisestab tööriista kusitisse ja suunab steriilse veeauru või auru läbi selle eesnäärmekoe sihtosadesse. Kui aur tagasi veeks muutub, surmab see töödeldud eesnäärmerakud. Aja jooksul eemaldab keha loomupärane reaktsioon ravile surnud rakud, vähendades seeläbi eesnääret ja võimaldades kusitil avaneda.
iTind (Eestis ei tehta)
iTind on kokkuvolditud meditsiiniseade, mis sisestatakse kusitisse, kus see puutub kokku eesnäärmega. iTind püsib paigal kuni nädala, selle aja jooksul rullub see lahti, laieneb ja laiendab kusitit. Seejärel seade eemaldatakse, kuid kusiti uus kuju püsib ka pärast iTindi väljavõtmist. See tähendab, et normaalne uriinivool taastub ja jääb püsima.
iTind sisestatakse tavaliselt sedatsiooni või lokaalanesteesia all.
Millised on BPE ravi kõige levinumad kõrvaltoimed?
Tähtis on enne BPE ravi alustamist arutada ka erinevate ravivariantide kõrvaltoimeid. On tõenäoline, et teil on valida mitme ravivõimaluse vahel ja teie arst arutab hea meelega, mida igaüks neist endast kujutab, mis on nende eelised, riskid ja kõrvaltoimed. Oluline on olla täielikult informeeritud, et teie ja teie arstid saaks teha teile sobivad otsused.
Selles jaotises käsitletakse mõningaid BPE-ravi sagedasemaid kõrvalmõjusid, et saaksite nendega tutvuda ja neid kaaluda, enne kui küsite arstidel nõu oma isiklike asjaolude kohta.
Ravimid
BPE raviks kasutatavatel ravimitel ei ole üldjuhul palju kõrvaltoimeid, kuid neil vähestel, mil kõrvaltoimeid on, on need tavaliselt kerged ja kaovad peagi pärast ravimi kasutamise lõpetamist.
BPE-ravimite kõrvaltoimed on järgmised:
- pearinglus
- vererõhu muutused
- peavalu
- seedehäired
- silmade kuivus
- suu kuivus
- kõhukinnisus
Lisaks võivad mõned ravimid põhjustada seksuaalelu häiretega seotud kõrvaltoimeid, nagu väiksem seksuaaltung, erektsioonihäired või probleemid seemnepursega. See kõik võib tunduda ebamugav, kuid on oluline arutada kõrvaltoimeid kohe nende ilmnemisel oma arstiga.
Oluline on märkida, et ravimi kõrvaltoimete mainimine ei tähenda, et teil need tingimata tekivad. On neid, kes ei tähelda BPE-ravimite võtmisel üldse mingeid kõrvaltoimeid.
Ravimi eelis on see, et kui see teile ei sobi, võite selle võtmise lõpetada ja midagi muud proovida.
Operatsioon
BPE operatsiooni kõige levinumad ajutised kõrvaltoimed on järgmised:
- infektsioon
- verejooksu oht
- suutmatus urineerida
- pingutus-tüüpi kusepidamatud
- armid, mis ahendavad kusitit
- ajutine valu urineerimisel
Kui teil tekib mõni eespool mainitud kõrvaltoimetest, peaksid need taanduma lühikese aja jooksul pärast operatsiooni, kuid pidage siiski nõu arstiga, kui olete mures või kui toime tundub kestvat kauem kui paar päeva pärast operatsiooni.
Operatsiooni võimalik pikaajaline kuni püsiv kõrvalmõju on püsiv retrograadne ejakulatsioon (mille puhul sperma siseneb põide, mitte ei välju peenise kaudu), mida tuleks arstiga arutada.
Milline on elu BPEga?
Mõju teie sotsiaalsele elule
BPE sümptomitega, nagu vajadus kiiresti või väga sageli urineerida, võib olla raske toime tulla. Võite tunda oma tavapärase seltsielu pärast muret, kuna kardate, et läheduses ei pruugi tualetti olla. On oluline, et te ei väldiks seltskondlikke tegevusi, mis teile meeldivad. Selle asemel pöörduge arsti poole, kes saab teile nõu anda ja arutada võimalikke ravivõimalusi, mis aitavad teil sümptomeid hallata.
Mõju teie isiklikele suhetele ja seksuaalelule
BPE sümptomid võivad negatiivselt mõjutada teie isiklikke suhteid ja seksuaalelu. Kui tunnete, et ei suuda alati oma keha kontrollida, võib see mõjutada teie enesekindlust. Lekked või vajadus kiiresti tualett leida võivad olla piinlikud ja langetada teie enesehinnangut. Ravimite kõrvalmõjud, nagu seksuaaliha puudumine või erektsioonihäired, võivad neid tundeid süvendada.
Muutustega võib olla raske toime tulla ja mõned mehed võivad seetõttu kannatada depressiooni all. Seetõttu ei tohiks alahinnata BPE mõju inimese elukvaliteedile. BPEga elamine võib olla keeruline nii endale kui ka teie partnerile, seetõttu on väga oluline, et te räägiksite sellest ja arutaksite selle seisundiga toimetulekuks parimaid viise.
Koos partneri ja arstiga saate kindlaks teha, mis on oluline nii teie igapäevaelus kui ka seksuaalelus, ning valida parima ravivõimaluse, et teie elu BPEga oleks lihtsam.
Abi otsimine
Urineerimisprobleemidest või seksuaalsest tegevusest arstiga rääkimine võib tunduda raske. Võib-olla kardate, et teil on ravimatu haigus või saate vale diagnoosi. Need mured on arusaadavad, kuid teie arst on aidanud paljusid patsiente teie olukorras.
Mis juhtub, kui BPE tuleb tagasi?
BPEd ei saa täielikult ravida ning kõik olemasolevad meditsiinilised ja kirurgilised ravimeetodid keskenduvad sümptomite võimalikult suurele vähendamisele. BPE sümptomid ja nende tülikus võivad aja jooksul muutuda. Sõltuvalt teie asjaoludest või sellest, kui palju sümptomid teie igapäevaelu mõjutavad, võite otsustada edasise või invasiivsema ravi kasuks või seda mitte teha.
Teie arst aitab teil teha teadlikke otsuseid selle kohta, kuidas otsustate oma BPEd ravida, ja annab teile nõu uute ravivõimaluste kohta, et teie BPE oleks võimalikult hästi kontrollitud ning saaksite nautida oma suhteid ja osaleda kõigis eluvaldkondades.

