Radioterapia uszkadza i niszczy komórki nowotworowe. Leczenie promieniami można stosować na jeden z dwóch sposobów: zewnętrznie lub wewnętrznie (brachyterapia). Komórki raka stercza są na ogół wrażliwe na promieniowanie. Ze względu na postęp w technice radioterapii, metoda ta stała się coraz bardziej skuteczna w leczeniu raka stercza ograniczonego do narządu.
Pacjent powinien omówić z lekarzem zalety i wady radioterapii oraz to, czy w jego konkretnym przypadku metoda ta jest odpowiednia.
Na czym polega radioterapia?
Celem radioterapii jest destrukcja komórek nowotworowych w prostacie. Ponieważ promieniowanie może również niszczyć zdrowe komórki innych narządów, np. pęcherza moczowego, bardzo ważne jest, aby strumień promieni był skoncentrowany głównie na komórkach nowotworowych i jak najmniej uszkadzał okoliczne tkanki. Postępy w dziedzinie radioterapii zwiększyły precyzję koncentracji promieni i pozwoliły na używanie wyższych dawek promieniowania przy mniejszej ilości efektów ubocznych.
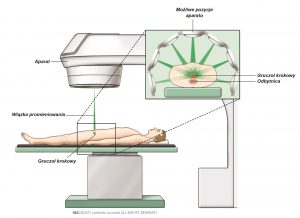
Jeden standardowy cykl radioterapii z pól zewnętrznych (ryc. 1) trwa około osiem tygodni. Seanse odbywają się pięć dni w tygodniu. Dziennie otrzymuje się jedną dawkę promieniowania. Zabieg trwa każdorazowo około dwudziestu minut, a pacjent nie musi być przyjmowany do oddziału szpitalnego w celu jego wykonania.
Przed rozpoczęciem cyklu radioterapii przeprowadza się tomografię komputerową. Badanie to wykonuje się, aby określić obszary, które powinny zostać napromienione oraz oznaczyć okoliczne tkanki, których napromieniania należy uniknąć. W ostatnich latach radioterapia wspomagana badaniami obrazowymi stała się szerzej dostępna. W tym typie terapii radioterapeuta bardzo precyzyjnie lokalizuje prostatę za pomocą promieni rentgenowskich lub tomografii komputerowej, aby upewnić się, że dawka promieniowania jest odpowiednio dostarczana do prostaty.
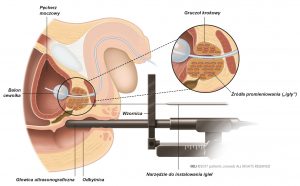
Inną formą radioterapii jest brachyterapia. W tym rodzaju terapii źródło promieniowania jest wszczepiane bezpośrednio do prostaty (ryc. 2). Lekarz może zalecić ten typ leczenia w przypadku nowotworów o niskim stopniu w skali Gleasona oraz u pacjentów bez żadnych objawów ze strony dolnych dróg moczowych.
Jak należy przygotować się do zabiegu?
Lekarz szczegółowo poinstruuje pacjenta, jak powinien przygotować się do zabiegu. Pacjent otrzymuje specjalny terminarz uwzględniający spożywanie pokarmów i płynów przed każdym zabiegiem, aby za każdym razem pęcherz moczowy był prawidłowo wypełniony, a bańka odbytnicy pusta. Jeśli pacjent przyjmuje na stałe leki, powinien ten fakt zgłosić lekarzowi i omówić z nim dalsze postępowanie. Zazwyczaj nie ma potrzeby odstawiania leków przed rozpoczęciem radioterapii.
Jakie są skutki uboczne zabiegu?
Do częstych działań niepożądanych należą: uczucie pieczenia podczas oddawania moczu, częstomocz i podrażnienie odbytu. Dzieje się tak, ponieważ narządy leżące w okolicy prostaty, głównie odbytnica i pęcherz moczowy, również otrzymują pewną dawkę promieniowania. Na ogół dolegliwości te pojawiają się w połowie cyklu leczenia i zanikają po kilku miesiącach od zakończenia terapii.
Częstym skutkiem ubocznym jest także krwawienie z pęcherza moczowego i odbytnicy, nawet kilka lat po zabiegu. Mogą także wystąpić objawy ze strony dolnych dróg moczowych lub zaburzenia erekcji.
Uciążliwość skutków ubocznych zależy od cech indywidualnych każdego pacjenta, a także od ogólnego stanu zdrowia i rodzaju otrzymanej radioterapii.
Jak będą wyglądały wizyty kontrolne?
Po zakończeniu pełnego cyklu radioterapii lekarz ułoży plan regularnych wizyt kontrolnych. Standardowo wizyty kontrolne odbywają się przez co najmniej pięć lat. Podczas każdej wizyty sprawdza się poziom antygenu swoistego dla stercza (PSA) we krwi. W niektórych przypadkach niezbędne jest badanie palcem przez kiszkę stolcową (badanie per rectum). Wizyty kontrolne są bardzo ważne, gdyż dzięki nim lekarz może monitorować, w jaki sposób przebiega zdrowienie terapii oraz sprawdzić ogólny stan zdrowia pacjenta. Umożliwiają one także wykrycie ewentualnego nawrotu choroby.
Radioterapia w połączeniu z leczeniem hormonalnym
Jeśli pacjent ma raka stercza o wysokim stopniu w skali Gleasona, lekarz może zalecić radioterapię w połączeniu z terapią hormonalną. Lekarz omówi szczegółowo, jak należy przygotować się do tego typu leczenia.
Leczenie dodatkowe po radioterapii
Jeśli w okresie obserwacji stężenie PSA nie obniżyło się do odpowiedniego poziomu, który świadczy o całkowitym usunięciu choroby, może być konieczne zastosowanie leczenia uzupełniającego po to, aby usunąć pozostałe komórki nowotworowe. Zaleca się, aby pacjent porozmawiał z lekarzem na temat tego, która opcja leczenia jest najlepsza w jego konkretnym przypadku.