A nefrectomia radical é uma opção de tratamento cirúrgico para o cancro do rim localizado. O objetivo é remover todo o rim e o tecido adiposo circundante. Esta cirurgia é realizada quando não é possível remover o tumor e deixar parte do rim intacto. É geralmente recomendada para o cancro do rim de estádio II, ou para tumores de estádio I quando a nefrectomia parcial não é opção. A maioria das pessoas pode viver só com um rim a funcionar, sem complicações de maior.
Para uma nefrectomia radical receberá anestesia geral. Durante a cirurgia ficará posicionado de lado ou de costas, consoante a localização e o tamanho do tumor.
Como é realizada a nefrectomia radical?
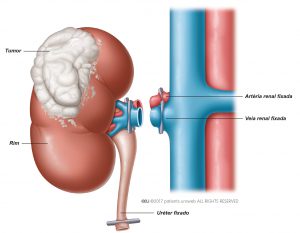
Primeiro, o médico determina o tamanho do tumor. Para evitar derramamento do tumor, o cirurgião mantém o rim coberto com uma camada protetora de tecido adiposo. Depois o cirurgião separa do rim da artéria renal, da veia renal e do uréter (Fig. 1). Por fim, o rim é removido.
A nefrectomia radical pode ser realizada por via laparoscópica. Para este tipo de cirurgia, o cirurgião insere pequenos tubos de plástico na parede abdominal. Através destes tubos, o cirurgião pode inserir os instrumentos necessários para remover o rim. Num destes pequenos tubos é inserida a câmara que permite ao cirurgião ter uma imagem de alta qualidade do seu rim num ecrã.
O procedimento por via laparoscópica permite geralmente uma recuperação mais rápida do que a cirurgia aberta. Contudo, esta técnica é exigente e o seu médico necessita de ser experiente neste tipo de cirurgia. A nefrectomia radical laparoscópica também pode ser feita com a assistência de um sistema cirurgia robótica.
A nefrectomia radical aberta pode ser recomendada em certos casos médicos ou se a cirurgia laparoscópica não estiver disponível no seu hospital. Para a nefrectomia radical aberta, o cirurgião realiza um corte na parede abdominal para aceder directamente ao rim. Este procedimento tem um tempo de recuperação mais longo e um risco mais elevado de dor e complicações depois da cirurgia, quando comparado com a laparoscopia.
Para a remoção de um tumor do rim localizado, a cirurgia aberta e a laparoscópica são igualmente eficazes.
Como é que eu me preparo para esta cirurgia?
O seu médico irá aconselhá-lo detalhadamente sobre como se preparar para a cirurgia. Não deverá comer, beber ou fumar nas 6 horas anteriores ao procedimento para se preparar para a anestesia. Se está a tomar alguma medicação, fale com o seu médico. Poderá ter necessidade de a interromper alguns dias antes da cirurgia.
Quais são os efeitos secundários desta cirurgia?
Normalmente poderá ter alta do hospital entre o 3º e o 7º dia após a cirurgia. O tempo de estada no hospital, poderá variar entre diferentes países. Depois da nefrectomia radical aberta poderá ter algumas dores ligeiras no local afectado durante algumas semanas.
Recomendações para as 4 a 6 semanas após a cirurgia:
- Beba 1-2 Litros de líquidos diariamente, especialmente água
- Não levante pesos superiores a 5 kg
- Não realize exercício físico pesado
- Fale com o seu médico sobre qualquer medicação prescrita
Deverá contactar o seu médico ou regressar ao hospital imediatamente se:
- Tiver febre
- Tiver uma grande perda de sangue ou dor
Qual é o impacto do tratamento?
A nefrectomia radical é um procedimento comum para o tratamento do cancro do rim localizado. Cerca de 90% dos doentes ainda estão livres de cancro 5 anos depois da cirurgia. Por ficar apenas com um rim a funcionar, existe um risco aumentado de doença renal crónica. A função renal reduzida também é um fator de risco para doença cardiovascular.
Como é que será o acompanhamento após o tratamento?
Após nefrectomia radical para o cancro do rim, o seu médico irá planear visitas regulares de acompanhamento consigo. A frequência necessária destas visitas varia de acordo com a classificação do tumor removido (ver Diagnóstico e classificação). O acompanhamento de rotina durará pelo menos 5 anos. Os exames mais comuns a realizar durante este acompanhamento serão TAC abdominal, ecografias, raios-X do tórax e análises à urina e ao sangue.