Contents
- 1 O prostatě
- 2 O rakovině prostaty
- 3 Riziko rakoviny prostaty
- 4 Příznaky
- 5 Vyšetření
- 5.1 Jaká vyšetření a testy rakoviny prostaty jsou k dispozici?
- 5.2 Vyšetření per rektum (kontrola prostaty)
- 5.3 Test prostatického specifického antigenu (PSA)
- 5.4 Co se stane, když vám „hrozí“ rakovina prostaty?
- 5.5 Magnetická rezonance (MRI)
- 5.6 CT vyšetření
- 5.7 Scintigrafie skeletu
- 5.8 Vyšetření PSMA PET/CT
- 5.9 Ultrazvuk
- 5.10 Biopsie
- 6 Běžná léčba
- 7 Život s rakovinou
- 8 Recidiva
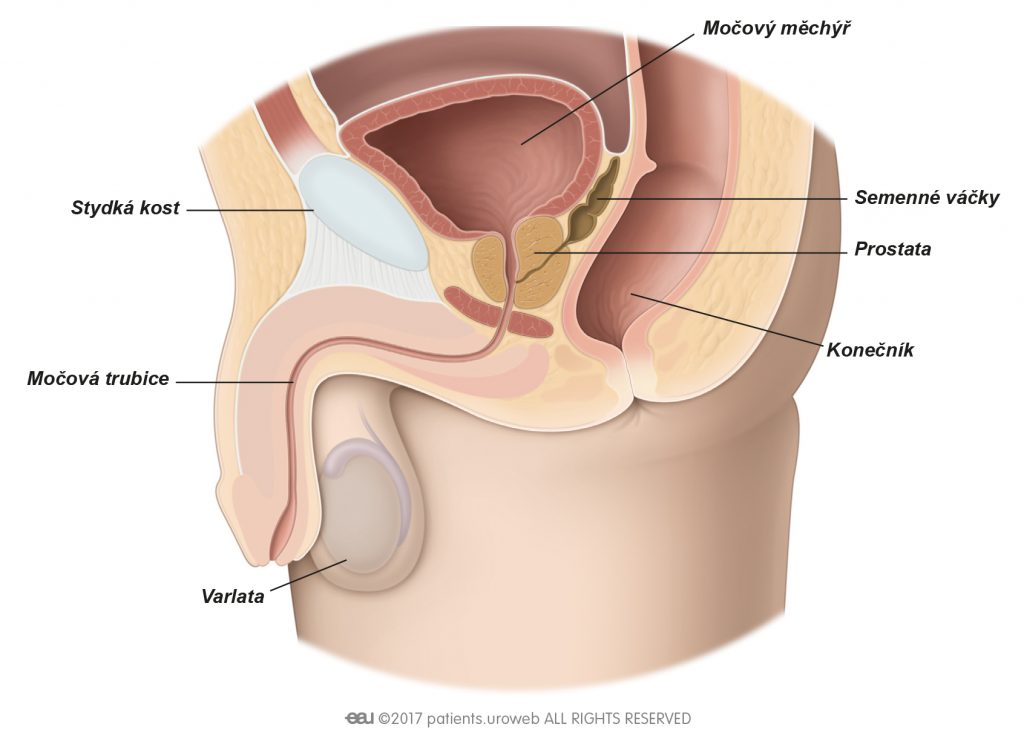
O prostatě
Co je prostata?
Prostata je malá žláza, která tvoří součást mužského pohlavního systému. Má velikost golfového míčku a obklopuje trubici, kterou se moč dostává z močového měchýře (močová trubice).
Je normální, že se prostata s přibývajícím věkem zvětšuje. Pokud se však zvětší příliš, může utlačovat močovou trubici a znesnadnit močení. Takovému zvětšení se říká benigní hyperplazie prostaty (BHP).
BHP není rakovina. Ve většině případů není BHP vážným zdravotním problémem a lze jej léčit.
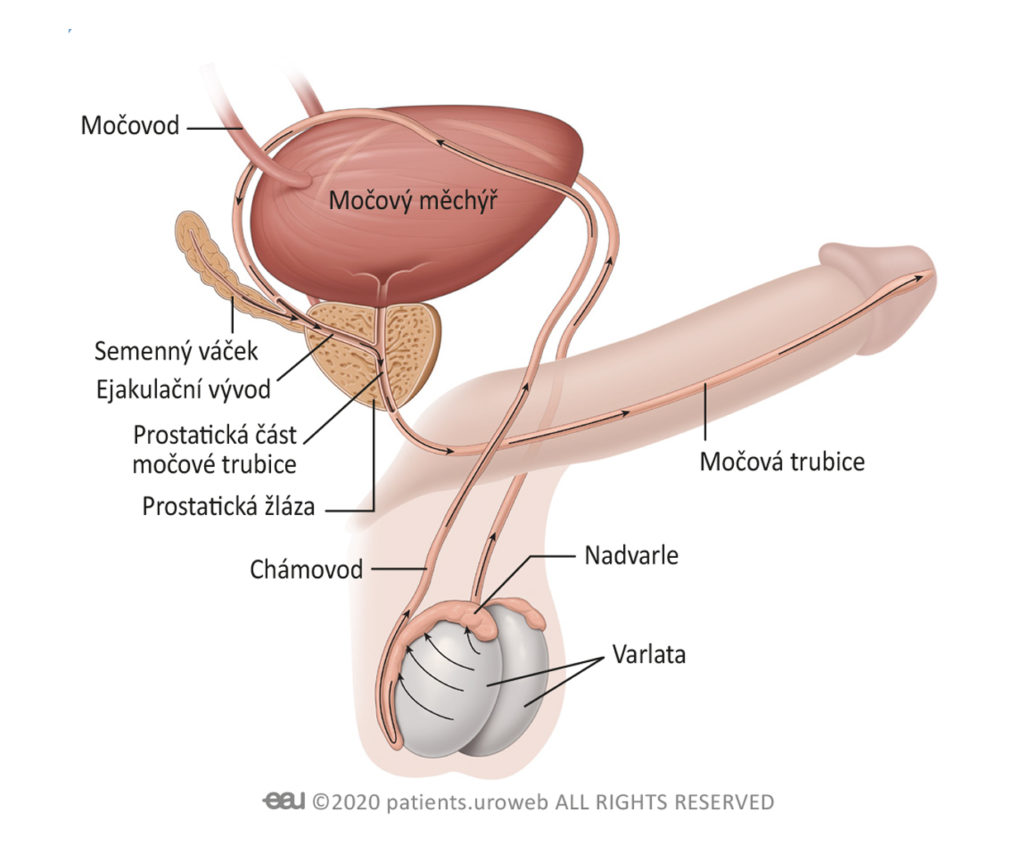
K čemu prostata slouží?
Prostata vytváří hustou bílou tekutinu, která se mísí se spermatem z varlat a vytváří semeno. Produkuje také protein zvaný prostatický specifický antigen neboli PSA. PSA pomáhá snižovat hustotu semene, takže je řidší a tekutější.
Mají muži hormony?
Hormony jsou chemické látky, které přenáší zprávy po těle. Varlata u mužů produkují hormon zvaný testosteron, který řídí funkci prostaty. Testosteron je zodpovědný za mužské libido a dosažení erekce.
Mají transsexuální ženy prostatu?
Ano. Pokud jste transsexuální žena nebo nebinární jedinec, kterému bylo při narození přiřazeno mužské pohlaví, máte prostatu.
Některé transsexuální ženy mohou podstoupit chirurgickou změnu pohlaví. Ačkoliv jsou při tomto zákroku odstraněna varlata a penis, prostata odstraněna není.
Pokud užíváte hormony nebo blokátory testosteronu, mohou snížením hladiny testosteronu snížit riziko rakoviny prostaty. Přesto je ovšem stále velmi důležité nechat si prostatu vyšetřit, pokud máte nějaké příznaky nebo zvýšené riziko rakoviny prostaty.
Víme, že to není příjemný rozhovor, ale doporučujeme vám promluvit si se svým lékařem.
O rakovině prostaty
Co je rakovina prostaty?
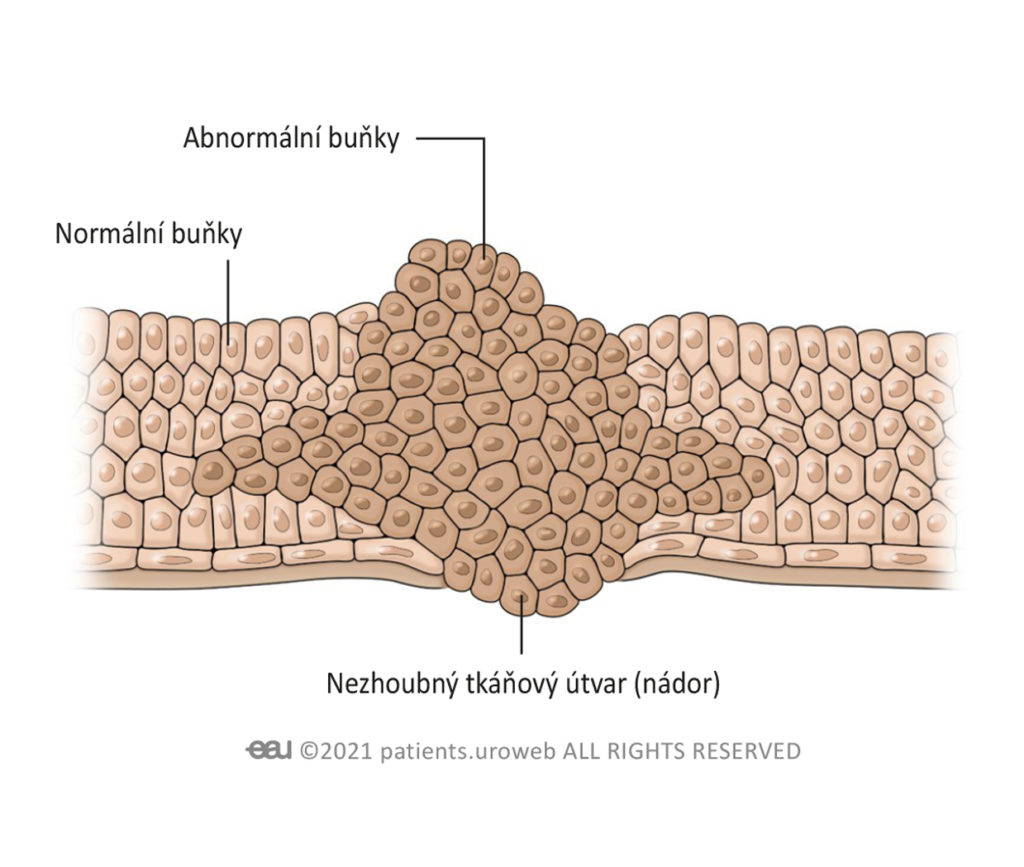
Naše těla se skládají z bilionů drobných buněk, které jsou základními stavebními kameny všeho živého. Buňky se neustále dělí, čímž vytváří nové buňky. Díky tomu rosteme a naše těla se hojí a léčí.
Někdy se ovšem buňka stane abnormální. Zatím přesně nevíme, proč se tak děje, ale když se abnormální buňka dále dělí a vytváří více a více abnormálních buněk, z tkáně se nakonec vytvoří bulka, které říkáme nádor.
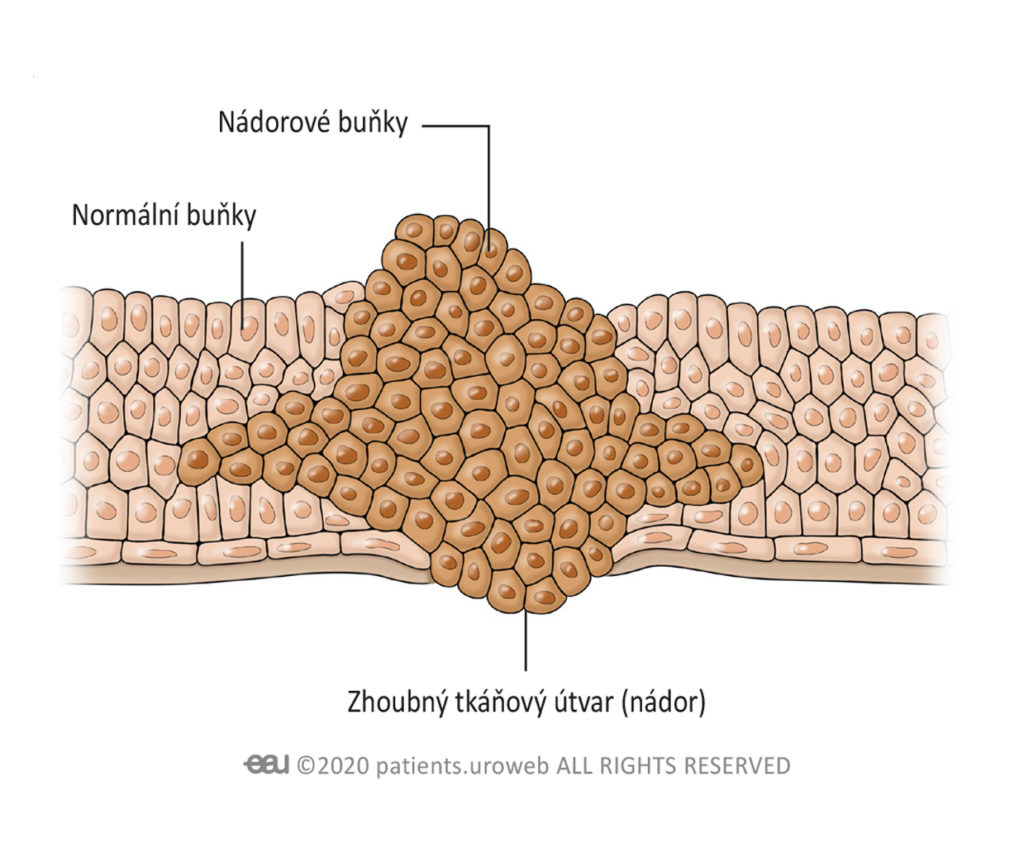
Ne všechny nádory způsobují rakovinu. Benigní (nezhoubný) nádor znamená, že se nejedná o rakovinu, nádor však může stále růst. Maligní (zhoubný) nádor znamená, že se jedná o rakovinu. Některé maligní nádory rostou velmi rychle, zatímco jiné mohou růst mnohem pomaleji. Pokud se maligní nádor neléčí, může se rozšířit do dalších částí těla. Toto šíření rakovinových buněk se nazývá metastáze.
Podrobné informace o rakovině najdete na naší stránce O rakovině.
Rakovina prostaty znamená, že uvnitř prostaty jsou rakovinové buňky, které vytvořily maligní nádor. Můžete se setkat s různým pojmenováním nemoci. Často se označuje jako nádorové onemocnění prostaty nebo karcinom prostaty. Pokud vám lékař nedávno diagnostikoval rakovinu prostaty, nejste v tom sám. Rakovina prostaty je nejčastějším onkologickým onemocněním u mužů v Evropě. Existují různé možnosti její léčby.
Co způsobuje rakovinu prostaty?
Přesnou příčinu rakoviny prostaty neznáme. Určité jevy však u mužů zvyšují pravděpodobnost, že se může rozvinout. Tyto jevy nazýváme rizikové faktory. Pokud má muž rizikové faktory rakoviny, neznamená to, že rakovinu prostaty dostane. Znamená to pouze, že existuje její zvýšené riziko.
Jaká jsou stadia rakoviny?
Co znamená lokalizované, lokálně pokročilé a metastatické nádorové onemocnění?
Pokud vám byla diagnostikována rakovina prostaty, možná jste slyšeli pojmy lokalizovaný, lokálně pokročilý nebo metastatický karcinom (nádor). V následujícím textu si vysvětlíme, co tyto pojmy znamenají.
Nádorová onemocnění se popisují ve stadiích vysvětlujících velikost nádoru a to, jak daleko se rakovina rozšířila. Existují různé způsoby, jak stadium rakoviny popsat. Jedním z nejjednodušších způsobů je použití čísel od 1 do 4.
Níže jsme popsali stadia v jejich nejjednodušší podobě.
Pochopení stadií a pojmů ohledně nádorových onemocnění
| Stadium 1 a 2 | „rané“ nebo „lokalizované“ |
| Stadium 3 a 4 | „lokálně pokročilé“ |
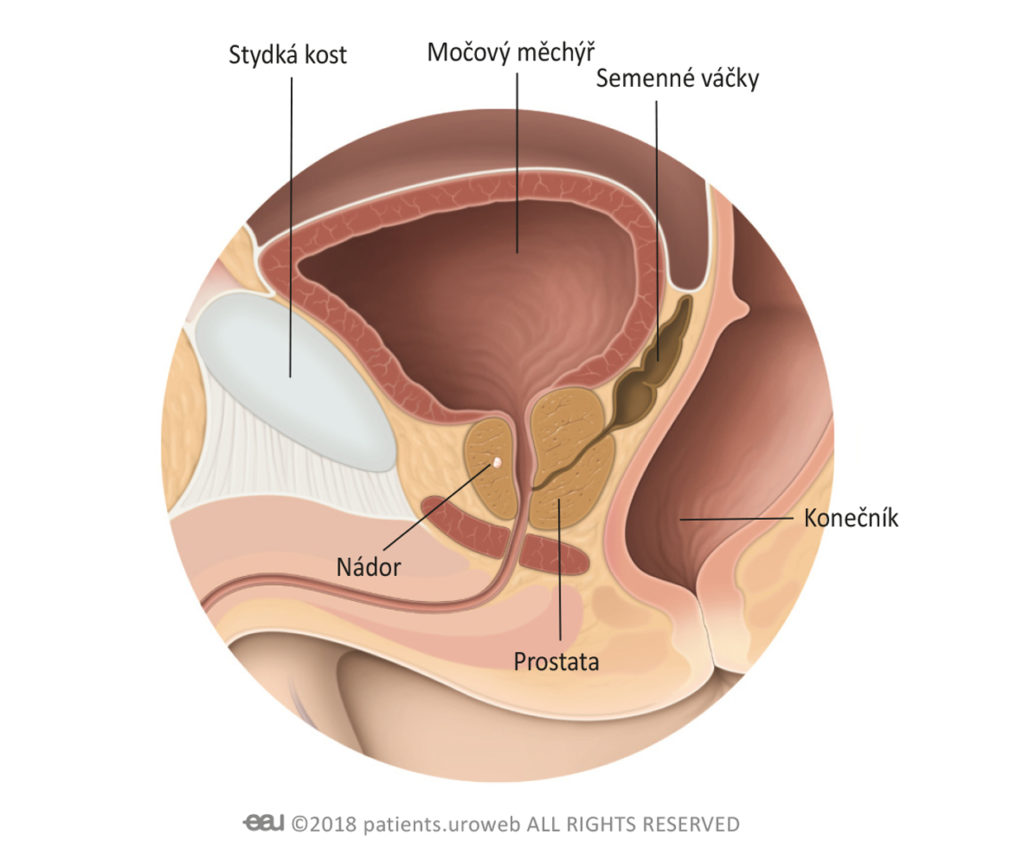
Stadium 1:
Nádor se nachází nebo je „lokalizován“ v prostatě. Nádorové onemocnění je ve velmi raném stádiu a nádor je příliš malý na to, aby byl během kontroly prostaty cítit..
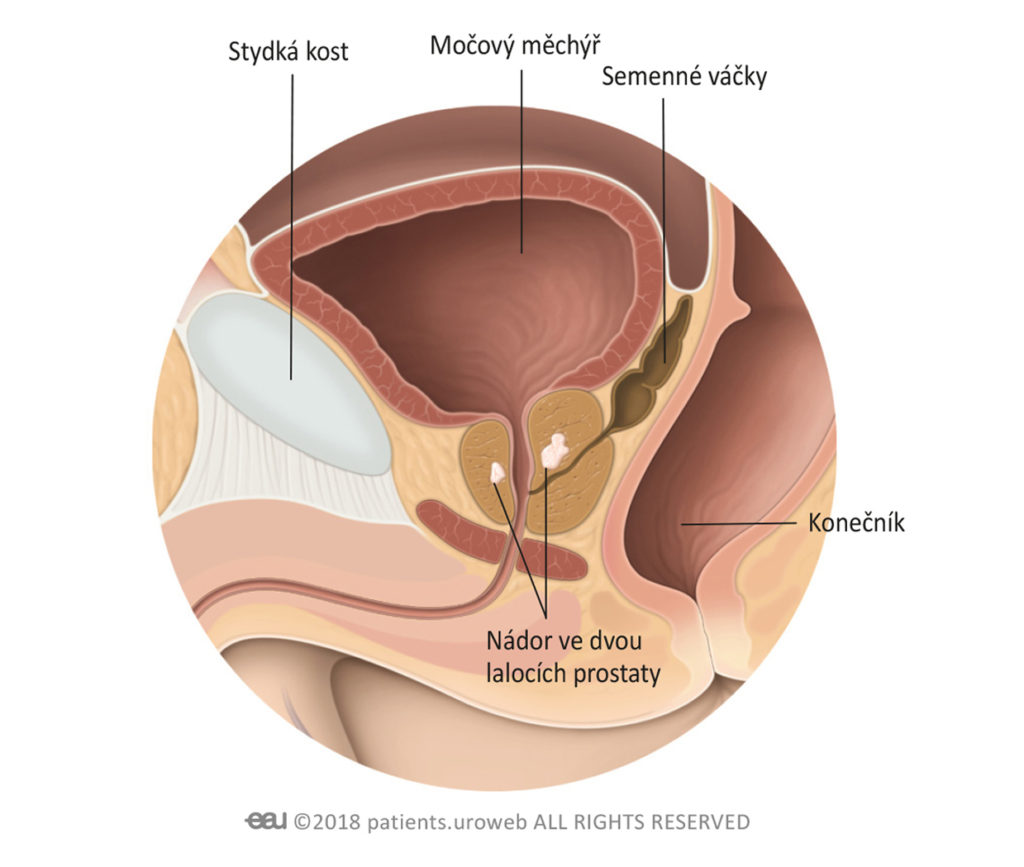
Stadium 2:
Nádor se nachází v prostatě. Je stále malý, ale může být při kontrole prostaty cítit nebo být viditelný na snímku. Rakovinové buňky se dělí a existuje zvýšené riziko růstu nádoru a šíření rakovinových buněk.
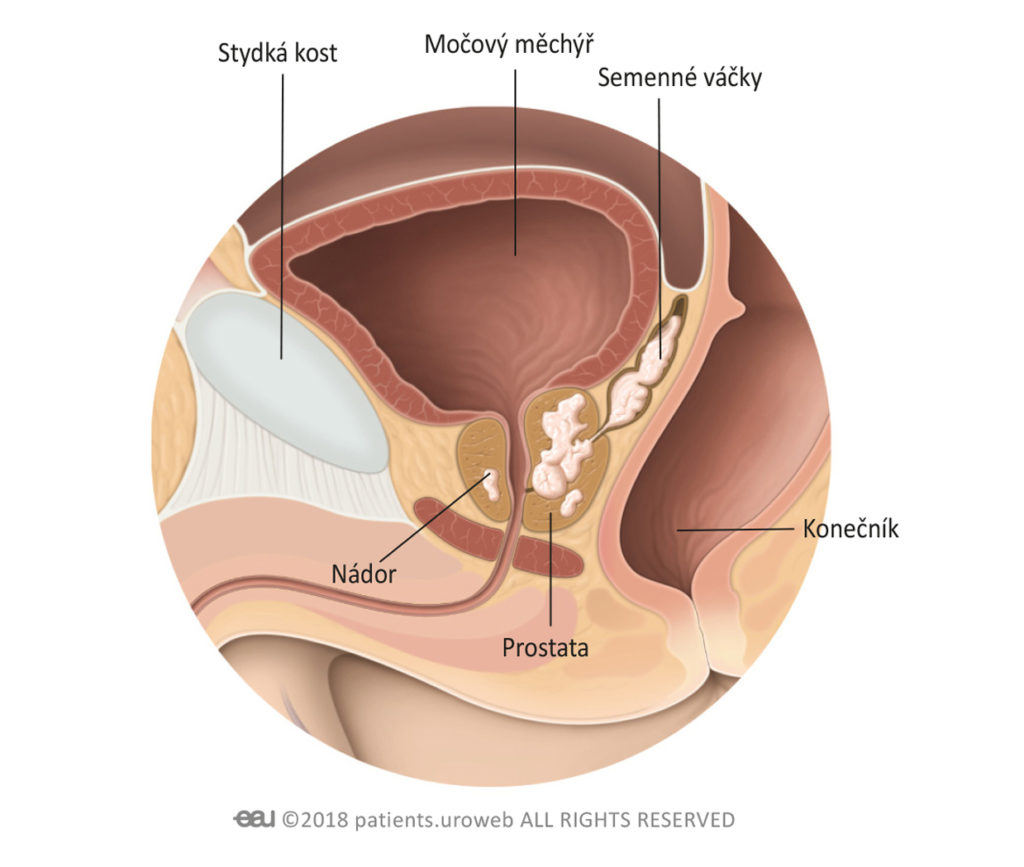
Stadium 3:
Nádor začal prorážet stěnu prostaty a rakovinové buňky mohou být v okolních trubicích, které produkují sperma. Tomuto se říká „lokálně pokročilé nádorové onemocnění“, protože nádor vyrostl bezprostředně mimo prostatu, ale nerozšířil se do dalších vzdálenějších částí těla.
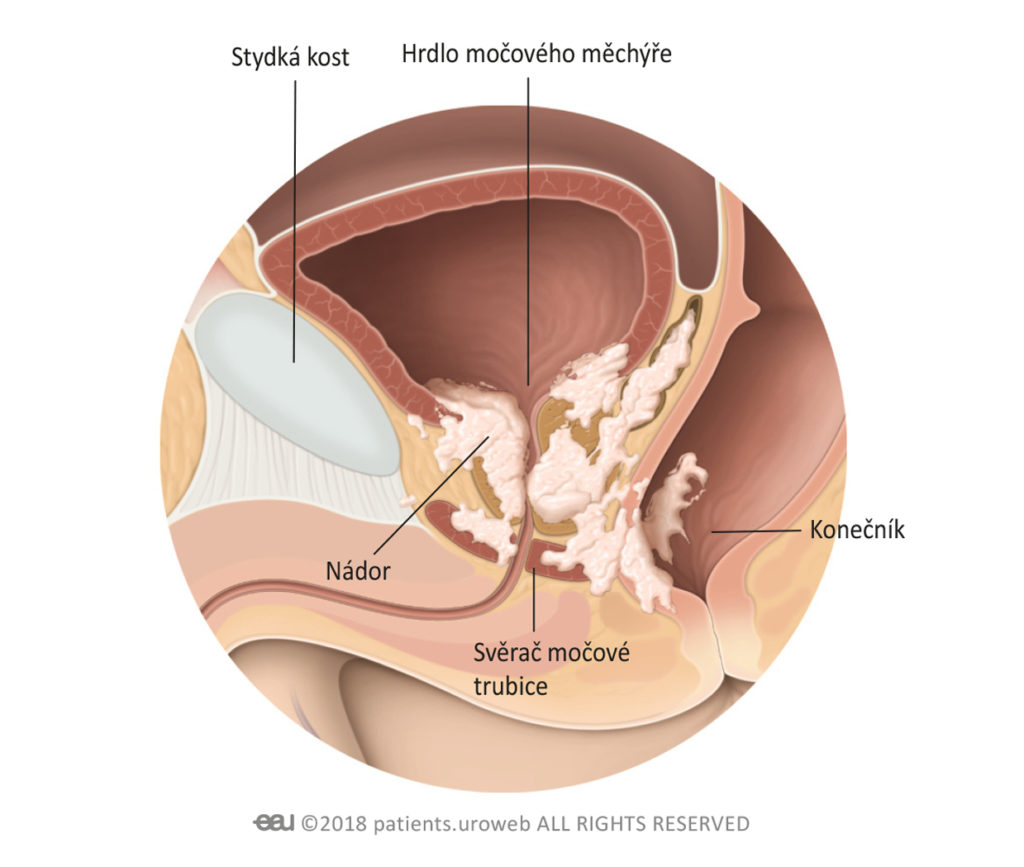
Stadium 4:
Nádor vyrostl mimo prostatu. Rakovinové buňky se mohou nacházet v močovém měchýři nebo kolem něj (například v hrdlu močového měchýře nebo močovém svěrači), konečníku (rektum) nebo ve svalu pánevního dna ležícího pod prostatou.
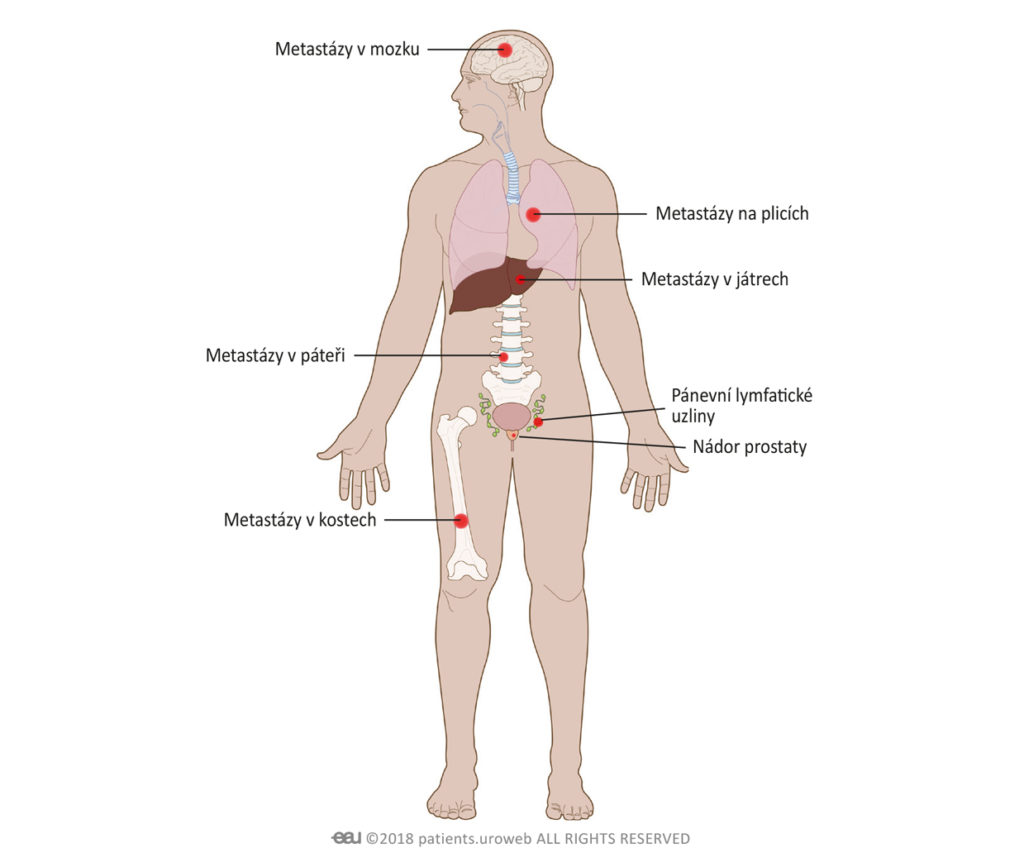
Metastatické onemocnění a metastázy
Rakovina prostaty se může rozšířit do místních lymfatických uzlin nebo kostí a dokonce i do orgánů, jako jsou játra, plíce a mozek. Toto šíření rakovinových buněk po celém těle se nazývá „metastáze“. Můžete slyšet také pojem „metastatické nádorové onemocnění prostaty“. Pokud se rakovina šíří nebo metastázuje do jiných orgánů, označuje se to jako metastatické onemocnění.
Co znamenají stupně rakoviny?
Stadia a stupně jsou odlišné věci. Pomocí stadia se váš lékař dozví o velikosti nádoru a o tom, jak daleko se rakovinové buňky rozšířily. Pomocí stupňů má lékař představu o tom, jak rychle může nádor růst a rakovina se šířit. Obecně platí, že nižší stupeň znamená pomaleji rostoucí rakovinu a vyšší stupeň znamená rychleji rostoucí.
Pokud vám byla diagnostikována rakovina prostaty, váš lékař může použít „Gleasonovo skóre“, což je běžný způsob klasifikace rakoviny prostaty. Vaše Gleasonovo skóre pomůže vašemu lékaři s vámi naplánovat a prodiskutovat možnosti léčby.
Váš lékař také může použít „stupeň ISUP“. Jde o další nástroj, který se používá ke klasifikaci rakoviny.
Riziko rakoviny prostaty
Co zvyšuje riziko rozvoje rakoviny prostaty?
Pravděpodobnost vzniku rakoviny prostaty u mužů zvyšují čtyři hlavní rizikové faktory. Pokud máte pocit, že u vás existují některé rizikové faktory pro vznik rakoviny prostaty, měli byste se poradit se svým lékařem.
Věk
Věk je největším rizikovým faktorem rakoviny prostaty. V Evropě je rakovina prostaty běžně diagnostikována u mužů starších 65 let, ale může se objevit i u mladších mužů.
Etnická příslušnost
Černoši mají dvojnásobné riziko vzniku rakoviny prostaty než běloši. Asiati mají naopak nižší riziko. Nevíme, proč etnická příslušnost a rasa muže zvyšují nebo snižují riziko vzniku rakoviny prostaty.
Rodinná anamnéza (historie)
Všichni dědíme geny po svých předcích. Některá nádorová onemocnění prostaty mohou souviset s geny předávanými z generace na generaci jedním z rodičů. Ačkoliv se riziko vzniku rakoviny prostaty u muže zvyšuje, pokud ji má v rodinné anamnéze, většina mužů, kteří onemocní rakovinou prostaty, ji v rodinné anamnéze nemá.
Pokud byla u blízkého člena vaší rodiny diagnostikována rakovina prostaty ve věku do 60 let a obáváte se u sebe také rizika vzniku rakoviny prostaty, poraďte se se svým lékařem.
Strava
Je dobře známé, že vyvážená strava a pravidelné fyzické cvičení pomáhají udržet zdraví. Vyvážená strava zahrnuje konzumaci velkého množství zeleniny, ovoce a vlákniny a omezené množství červeného masa, průmyslově zpracovaných potravin a potravin s vysokým obsahem tuku, cukru nebo alkoholu. Muži s velkou nadváhou a obézní muži mohou mít zvýšené riziko vzniku rakoviny prostaty.
Příznaky
Jaké jsou příznaky rakoviny prostaty?
Rakovina prostaty se nemusí v raných stádiích projevovat žádnýmipříznaky. Pokročilejší rakovina prostaty může způsobit příznaky, jako jsou například:
- potíže s močením
- slabší proud moči
- krev v moči
- krev ve spermatu
- bolest kostí (obvykle v zádech)
- ztráta tělesné hmotnosti bez toho, aniž byste se o to pokoušeli
- problémy s ovládáním stolice
- problémy s erekcí, které nazýváme erektilní dysfunkce
Potíže s močením a slabší proud moči jsou běžně způsobeny zvětšenou prostatou nazývanou benigní zvětšení prostaty neboli BHP. BHP není rakovina a tento stav lze léčit.
Pokud vy nebo váš rodinný příslušník pociťujete některý z výše uvedených příznaků, je důležité si prostatu nechat vyšetřit. Pokud máte příznaky, které by mohly znamenat rakovinu, může to být děsivé. Vždy je ovšem nejlepší nechat se vyšetřit.
Jak mám oslovit svého lékaře?
Pokud máte strach, úzkosti nebo se za problémy s prostatou stydíte, vždy je nejlepší promluvit si se svým lékařem.
Je důležité najít správná slova, která můžete použít. Níže jsme uvedli některé možné věty, pomocí kterých můžete prolomit ledy. Zkuste je vyslovit nahlas a zjistit, která z vět je pro vás nejpřirozenější. Možná dokonce zjistíte, že když si nacvičíte, co chcete říct, budete se v dané situaci cítit sebejistěji.
- Chci se vás zeptat na mužský zdravotní problém.
- Mám nějaké potíže, o kterých bych s vámi chtěl mluvit.
- Myslím, že mám možná potíže s prostatou.
- Mám nějaké potíže s močením/čuráním.
- Mám nějaké problémy s dosažením/udržením erekce.
- Můj kamarád/bratr/otec/strýc měl diagnostikovanou rakovinu prostaty.
- Bojím se rakoviny prostaty.
- V mé moči/spermatu se vyskytuje krev.
Pamatujte si, že váš lékař je zdravotnický odborník. Vyslechne vás a prodiskutuje s vámi nejlepší řešení.
Vyšetření
Jaká vyšetření a testy rakoviny prostaty jsou k dispozici?
I když jste možná slyšeli o „screeningu“ rakoviny, například o mamografech, pomocí kterých se zjišťuje rakovina prsu, ne všechny země mají program screeningu rakoviny prostaty. Z tohoto důvodu je velmi důležité nechat si prostatu vyšetřit, pokud máte některý ze známých příznaků nebo rodinnou anamnézu rakoviny prostaty.
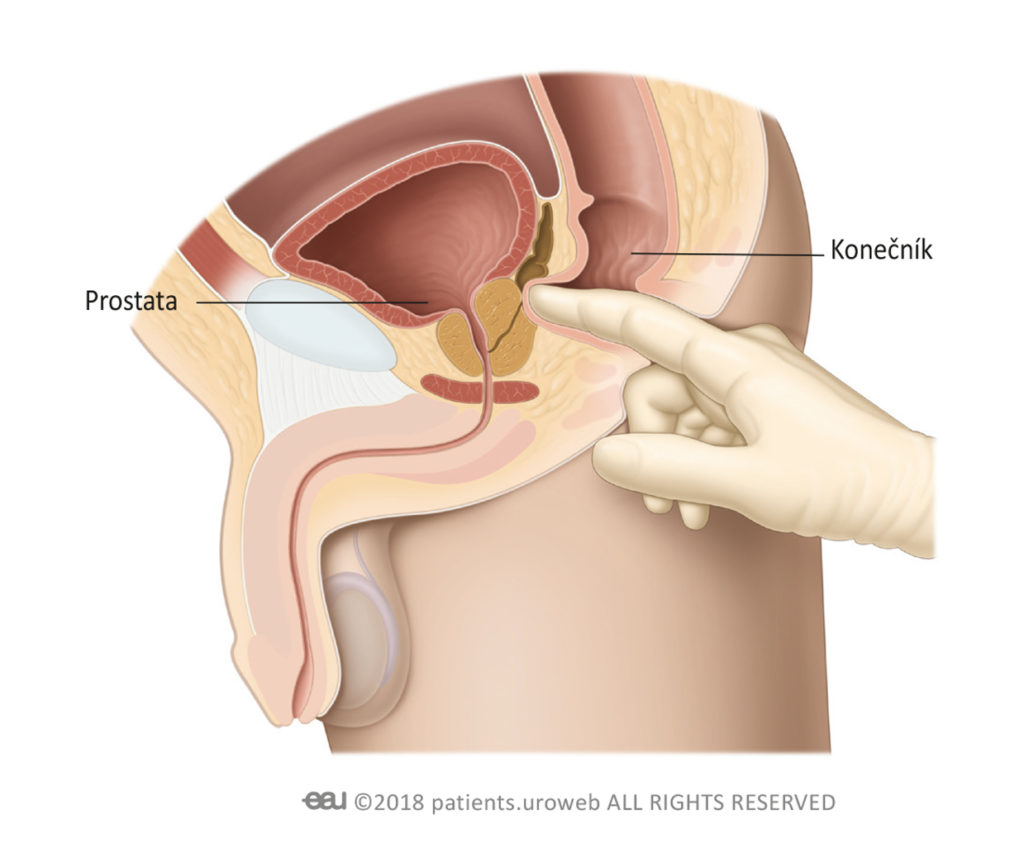
Vyšetření per rektum (kontrola prostaty)
Kontrola prostaty neboli digitální rektální vyšetření je rychlý a jednoduchý test, díky kterému lékař zjistí, zda máte problém s prostatou. Lékař si při něm nasadí lubrikovanou rukavici, zasune prst do vašeho konečníku (rekta) a prohmatá vaši prostatu.
Uvědomujeme si, že vyšetření může být nepříjemné, ale probíhá to velmi rychle. Možná pocítíte určitý tlak a dostanete krátké nutkání močit, ale samotné vyšetření nebývá bolestivé.
Test prostatického specifického antigenu (PSA)
Prostatický specifický antigen neboli PSA je bílkovina, kterou vytváří pouze prostata. Test PSA je jednoduchý krevní test, pomocí kterého se měří množství PSA v krvi. Může pomoci diagnostikovat nebo vyloučit rakovinu prostaty jako příčinu vašich příznaků.
Pokud je hladina PSA v těle vysoká, může to být známkou toho, že se v prostatě děje něco abnormálního. Vysoká hladina PSA neznamená, že máte rakovinu prostaty, ale měli byste podstoupit vyšetření, aby to bylo možné vyloučit. Pokud máte zájem o další informace, stáhněte si naši brožuru o testech PSA.
Co se stane, když vám „hrozí“ rakovina prostaty?
Neexistuje jednotný test na rakovinu prostaty. Váš lékař s vámi prodiskutuje dostupné testy a z výsledků zjistí, zda vám „hrozí“ rakovina prostaty.
Vaše riziko je založeno na několika faktorech, včetně hladiny PSA a výsledků vyšetření prostaty, stejně jako na vašem věku, rodinné anamnéze a příslušnosti k etnické skupině. Pokud jste „riziková skupina“, měli byste mít doporučení do nemocnice k projednání dalších vyšetření. Mohou zahrnovat ultrazvuk, CT, magnetickou rezonanci (MRI) nebo scintigrafii skeletu.
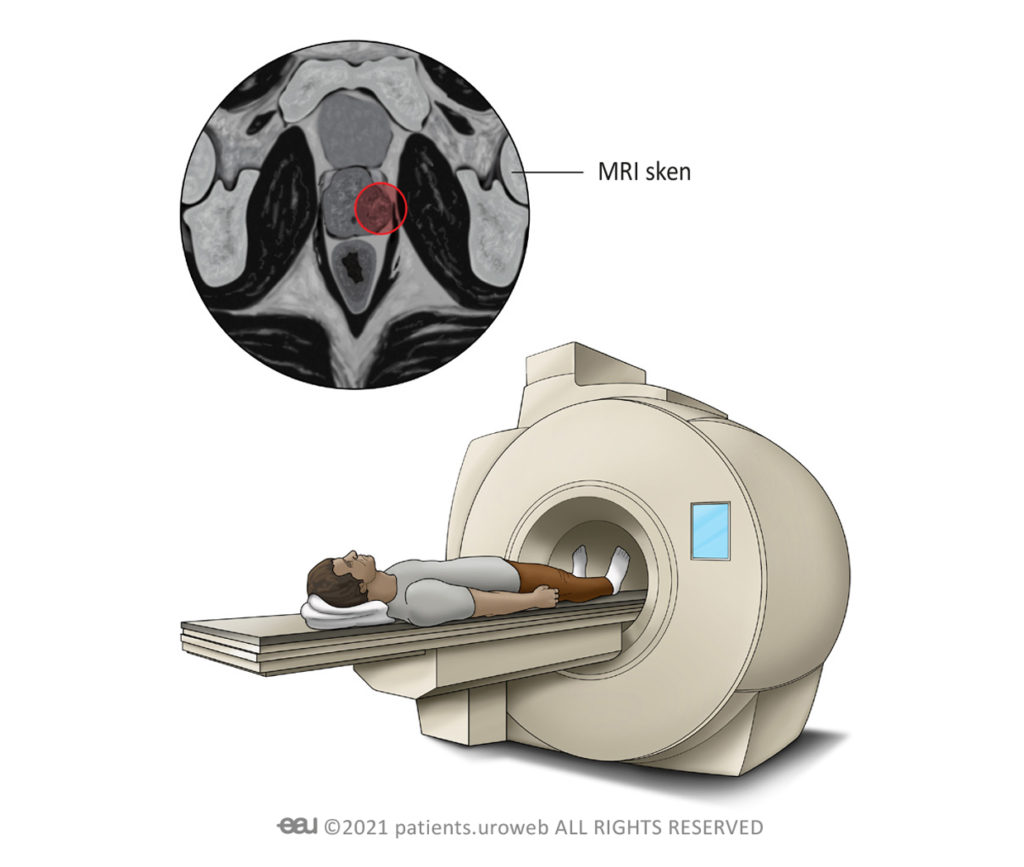
Magnetická rezonance (MRI)
Zobrazování magnetickou rezonancí neboli MRI sken vytváří obrazy vnitřku těla pomocí magnetů a rádiových vln. Vyšetření magnetickou rezonancí poskytuje detailní pohled do vaší prostaty. Pomocí těchto výsledků může váš lékař rozhodnout, zda potřebujete biopsii. Váš lékař také může z výsledků zjistit, zda se nějaké rakovinové buňky nerozšířily do jiných částí vašeho těla.
Během magnetické rezonance vás požádají, abyste si lehli na lůžko skeneru. Samotný sken zabere přibližně 30 až 40 minut. Lůžko se přesune do skeneru, který vypadá jako úzký tunel. Uvnitř skeneru je obousměrný interkom, takže po celou dobu budete moci s radiologem komunikovat. Dostanete také zařízení s nouzovým tlačítkem, které budete držet v ruce. Pokud během skenování pocítíte úzkost, oznamte to stisknutím tlačítka radiologovi.
Samotné skenování je bezbolestné, ale může být nepříjemné, jelikož musíte ležet a nehýbat se. Přístroj je uvnitř také velmi hlučný, a proto dostanete chrániče sluchu. U některých lidí může pobyt uvnitř přístroje vyvolávat klaustrofobii, pomoci zmírnit tyto pocity může například nasazení masky na spaní.
Je možné, že budete potřebovat injekci s barvivem, kterému se říká kontrastní látka. Barvivo pomáhá jasněji zobrazit tkáň uvnitř těla na snímku. Obvykle se podává pomocí kanyly do paže. Můžete cítit, jak vám barvivo postupuje žilami. Může se jednat o teplý nebo studený pocit. Někteří muži říkají, že jde o pocit, jako byste ztratili kontrolu nad močovým měchýřem. Ačkoliv se to nestane, může to být nepříjemné, ale není to bolestivé.
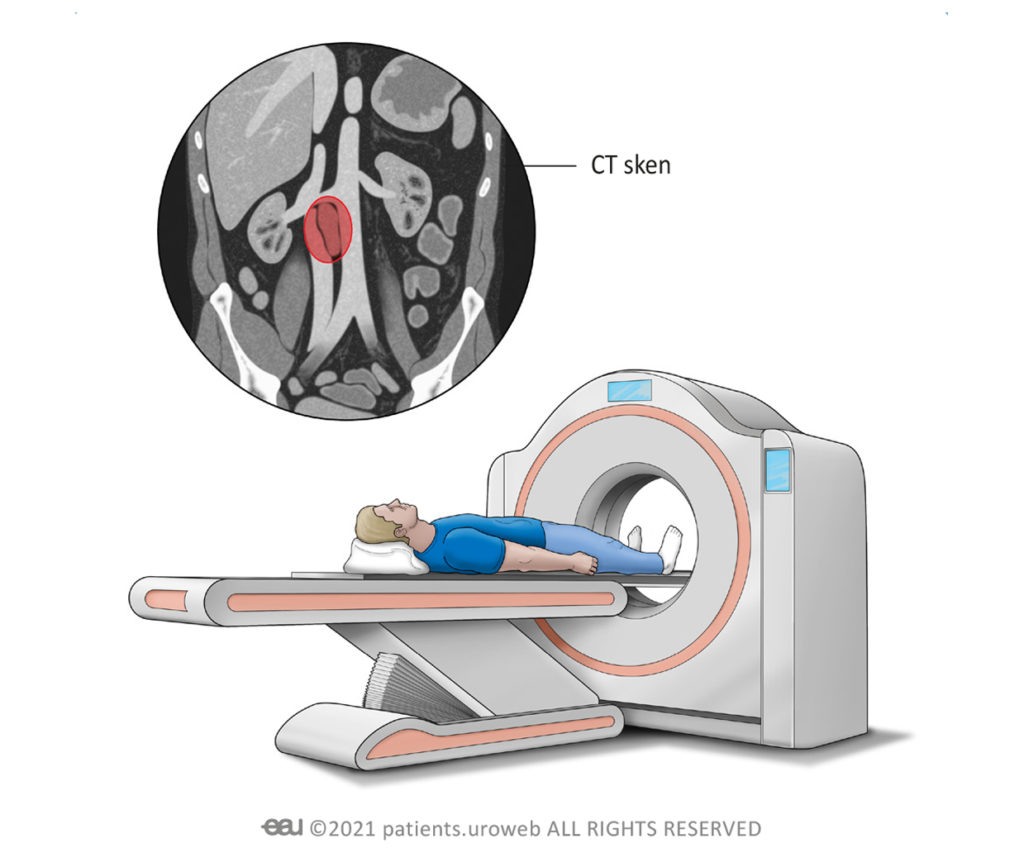
CT vyšetření
Výpočetní tomografie neboli CT, jak se mu běžně říká, používá rentgenové záření pořízené z různých úhlů. Tyto rentgenové paprsky jsou odesílány do počítače, který vytváří třírozměrný obraz vnitřku těla. CT vyšetření netrvá příliš dlouho. Z výsledků tohoto vyšetření může lékař zjistit, zda se nějaké rakovinové buňky rozšířily do jiných částí těla.
Během CT skenování vás požádají, abyste si lehli na lůžko přístroje. Lůžko se pohybuje dopředu a dozadu otvorem ve skeneru. Po celou dobu budete moci komunikovat s radiologem.
Je možné, že budete potřebovat injekci s barvivem, kterému se říká kontrastní látka. Barvivo pomáhá jasněji zobrazit tkáň uvnitř těla na snímku. Obvykle se podává pomocí kanyly do paže. Můžete cítit, jak vám barvivo postupuje žilami. Může se jednat o teplý nebo studený pocit. Někteří muži říkají, že jde o pocit, jako byste ztratili kontrolu nad močovým měchýřem. Ačkoliv se to nestane, může to být nepříjemné, ale není to bolestivé.
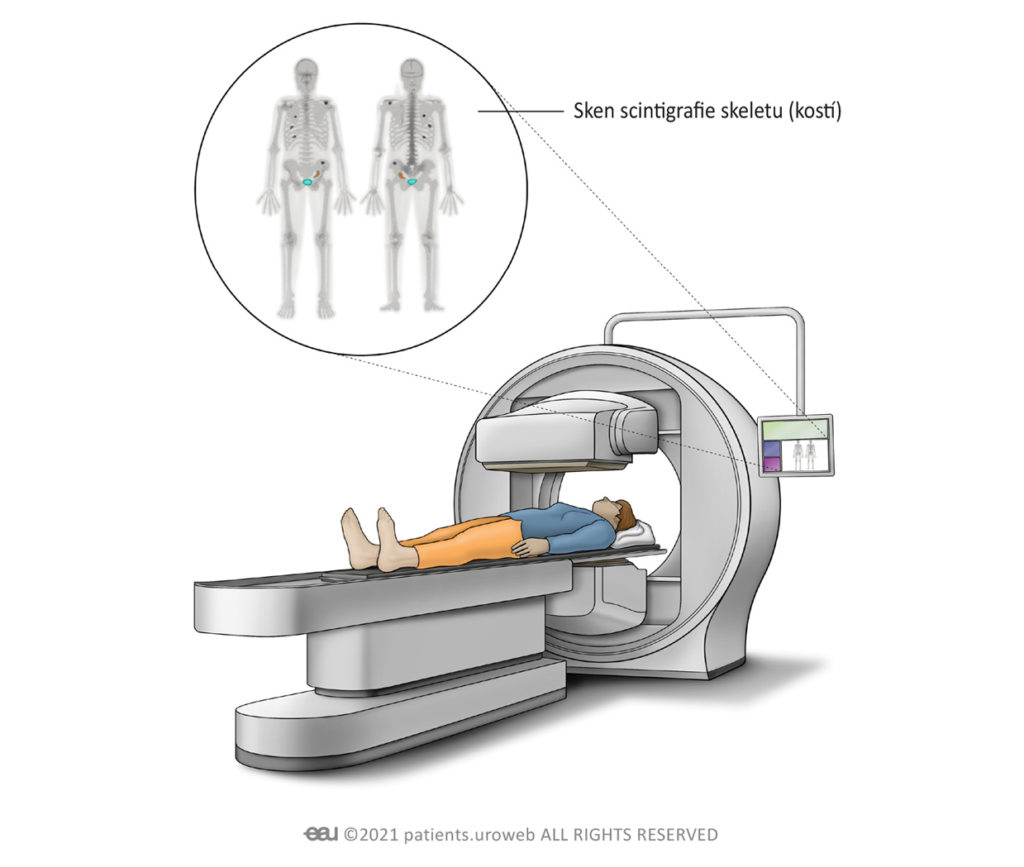
Scintigrafie skeletu
Váš lékař vám může doporučit, abyste si nechali udělat scintigrafii skeletu. Pomocí toho se zjistí, zda se rakovinové buňky rozšířily do kostí. Před scintigrafií skeletu si budete muset nechat vstříknout radioaktivní barvivo do žíly na paži nebo ruce. Používá se pouze malé množství radioaktivního barviva, které je bezpečné. Než dojde k samotnému snímání, budete muset počkat 2 až 3 hodiny, než se barvivo dostane žilami do celého těla.
Během scintigrafie skeletu vás požádají, abyste si lehli na lůžko přístroje. Přístroj se bude pohybovat velmi pomalu po vašem těle a bude pořizovat snímky. Skener zachytí všechny abnormální oblasti kostí nazývané „horká místa“. Ne všechny kostní abnormality jsou rakovinou a toto vyšetření může zjistit další onemocnění, jako například artritidu.
Toto období pro vás může být extrémně stresující, obzvlášť během čekání na výsledky. Pokud máte problém zachovat klid, snažte se své emoce neskrývat. Mluvte se svou rodinou a přáteli. Pokud jste tak ještě neučinili, poraďte se se svým lékařem o odborné podpoře, jako jsou poradenské služby nebo místní podpůrné skupiny.
Vyšetření PSMA PET/CT
Vyšetření PET/CT využívá mírně radioaktivní látku k zobrazení oblastí těla, ve kterých jsou rakovinové buňky více aktivní než buňky normální. Prostatický specifický membránový antigen (PSMA) je bílkovina nacházející se na povrchu buněk rakoviny prostaty.
Vyšetření PSMA PET/CT vyhledává oblasti těla, ve kterých se nachází protein PSMA, což značí přítomnost buněk rakoviny prostaty.
Vyšetření PSMA PET/CT se běžně nepoužívá. Existují však důkazy naznačující, že tento typ vyšetření je při zjišťování, zda se rakovina rozšířila do jiných částí těla, přesnější než ostatní. Časem se vyšetření PSMA PET/CT pravděpodobně stane standardním vyšetřením používaným k detekci rozsahu rozšíření rakoviny prostaty po těle.
Ultrazvuk
Ultrazvuk používá k odesílání snímků do počítače zvukové vlny. To umožní vašemu lékaři nahlédnout do vnitřku těla. Ultrazvuk prostaty spočívá v tom, že váš lékař nebo sonografista vloží do vašeho konečníku (rekta) lubrikované zařízení ve tvaru tyčky, kterému se říká sonda.
Vyšetření netrvá dlouho. Může být nepříjemné, ale většinou není bolestivé.
Vzorky biopsie se zašlou do laboratoře, kde je patolog prozkoumá pod mikroskopem a zjistí, zda se jedná o rakovinové buňky. Na základě těchto výsledků lékař naplánuje možnosti léčby, které s vámi prodiskutuje.
Existují dva hlavní typy biopsie prostaty:
- transrektální ultrasonografie prostaty s biopsií (TRUS)
- transperineální biopsie
Je důležité, abyste se svým lékařem prodiskutovali rizika a přínosy každého postupu a abyste se ujistili, že je to pro vás ten správný postup.
Transrektální ultrasonografie prostaty s biopsií (TRUS)
Během biopsie TRUS vám lékař zavede do konečníku lubrikovanou ultrazvukovou sondu. Ultrazvuková sonda vyšetří prostatu a na obrazovce se zobrazí snímek. Lékař tento snímek použije jako vodítko, odkud má odebrat vzorek biopsie. Dostanete lokální anestetikum, které znecitliví oblast a minimalizuje jakékoliv nepohodlí během vyšetření.
Transperineální biopsie
Lékař vám do konečníku vloží lubrikovanou ultrazvukovou sondu, aby během transperineální biopsie viděl prostatu. Jehla odebírající vzorek biopsie poté pronikne dovnitř skrze kůži mezi varlaty a konečníkem. Transperineální biopsie se běžně provádí v lokální anestezii, takže oblast je znecitlivěna, aby se minimalizovalo jakékoliv nepohodlí během procedury. Toto vyšetření je stále populárnější, a to díky předpokladu nižšího rizika vzniku vážné infekce.
Běžná léčba
Jaké jsou dostupné možnosti léčby rakoviny prostaty?
Existuje několik možností léčby rakoviny prostaty. Léčba, která vám bude nabídnuta, se může lišit v závislosti na vašem věku, celkovém zdravotním stavu a stadiu a stupni nádoru. Lékař s vámi probere výsledky vašich diagnostických vyšetření a možnosti léčby.
Mezi hlavní možnosti léčby patří sledování rakoviny, operace k odstranění prostaty, ozařování a hormonální terapie.
Jaké jsou nejčastější vedlejší účinky léčby rakoviny prostaty?
Prostata se nachází v blízkosti močového měchýře a konečníku. Obklopuje ji jemná síť nervů a krevních cév, díky čemuž můžete dosáhnout erekce. Léčba rakoviny prostaty může mít vliv na močové, střevní a sexuální funkce.
Je důležité, abyste se svým lékařem prodiskutovali veškeré vedlejší účinky, které cítíte během léčby. Budete tak moci co nejdříve řešit vaše vedlejší účinky.
Únik moči
Po chirurgickém zákroku nebo ozařování je normální, že částečně ztratíte kontrolu nad močovým měchýřem a dojde k úniku moči. To nazýváme inkontinence. U většiny mužů se to časem zlepší. Další informace naleznete v části o tom, jaké to je žít s rakovinou prostaty.
Střevní potíže
Poškození konečníku způsobené operací nebo ozařováním může vést ke střevním potížím, včetně krvácení z konečníku, průjmu nebo nutkání jít na toaletu. Je to ovšem velmi vzácné. Někteří muži mají během ozařování měkčí stolici, ale to se po ukončení léčby časem zlepší.
Erektilní dysfunkce
Některá léčba může poškodit nervy a krevní zásobení penisu, což znesnadní dosažení nebo udržení erekce. To nazýváme erektilní dysfunkce. Erektilní dysfunkce je bohužel nejčastějším vedlejším účinkem léčby rakoviny prostaty. Existují však možnosti, jak to během léčby řešit. U většiny mužů (s nepoškozenými nervy) se to po ukončení léčby časem zlepší.
Další informace naleznete v části o tom, jaké to je žít s rakovinou prostaty.
Sledování rakoviny
Sledování znamená, že vám lékař nedoporučí léčbu, ale bude vás místo toho pozorně sledovat. Sledování rakoviny místo podstoupení samotné léčby může být pro vás děsivé nebo frustrující. Všechny druhy léčby ovšem mají vedlejší účinky a váš lékař vám léčbu nedoporučí, pokud se domnívá, že rizika převažují nad potenciálními přínosy.
Existují dva typy sledování. Informujte se u svého lékaře, který typ vám nabízí.
Aktivní monitorování
Cílem aktivního monitorování je vyhnout se zbytečné léčbě. Pokud vám lékař doporučil aktivní monitorování, máte rakovinu prostaty s nízkým rizikem, která byla zjištěna v raném stadiu. Váš lékař nepředpokládá, že by vám rakovina způsobila nějaké bezprostřední příznaky nebo potíže.
Aktivní monitorování může pokračovat mnoho let, pokud se u vás riziko rakoviny prostaty nezvýší. Vyžaduje to ovšem, abyste dodržovali naplánovaný režim, do kterého patří testy PSA, kontroly prostaty a také magnetická rezonance a/nebo opakované biopsie prostaty. Až polovina mužů s aktivním monitorováním nikdy nepotřebuje léčbu. Pokud testy prokážou, že se nádor zvětšuje nebo se v jakémkoliv stadiu mění, bude vám nabídnuta léčba. Možnosti vaší léčby, jako je například operace, se zaměří na vyléčení rakoviny.
Pozorné čekání
Cílem pozorného čekání je oddálit nebo se vyhnout vedlejším účinkům léčby. Pokud vám lékař doporučil pozorné čekání, možná se necítíte dostatečně dobře na operaci nebo ozařování. Dalším důvodem může také být to, že váš lékař nepředpokládá, že rakovina způsobí během vašeho života nějaký problém. Váš lékař s vámi připraví následný plán, včetně toho, jaké kontroly a testy budete podstupovat a jak často.
Někteří muži mohou při pozorném čekání léčbu stále potřebovat. Pokud vyšetření prokážou, že nádor v jakémkoliv stadiu roste nebo se rakovinové buňky začaly šířit do jiných orgánů, bude vám nabídnuta léčba. Nabízená léčba se zaměří na kontrolu nad šířením rakoviny a zvládnutí příznaků.
Operace
Radikální prostatektomie
Lékař vám může nabídnout operaci k odstranění prostaty, která se nazývá radikální prostatektomie. Existují 3 různé způsoby odebrání prostaty: laparoskopická operace, roboticky asistovaná laparoskopická operace a otevřená operace. Váš lékař s vámi prodiskutuje nejvhodnější způsob operace.
Radikální prostatektomie je závažná operace a každá metoda má svá rizika. Cílem této operace je rakovinu vyléčit.
Radioterapie
Radioterapie využívá k ničení rakovinových buněk vysokoenergetické rentgenové paprsky (záření). Existují dva rozdílné typy radioterapie:
- externí radioterapie
- brachyterapie
Radioterapie je bezbolestná. Oba typy léčby však mají vedlejší účinky, které vám mohou způsobit potíže. Váš lékař s vámi prodiskutuje jednotlivé možnosti a potenciální vedlejší účinky.
Externí radioterapie
Při externí radioterapii se používá přístroj nazývaný lineární urychlovač neboli LINAC, který poskytuje radiační léčbu z vnější části těla. Pomocí tohoto přístroje může radiolog nasměrovat léčbu na konkrétní místo na těle. Cílem je zničit rakovinové buňky uvnitř těla, aniž by došlo k poškození zdravé tkáně nebo orgánů. Externí radioterapie se často používá jako doplňující léčba rakoviny prostaty, a to zejména k hormonální léčbě (také nazývané androgenní deprivační terapie neboli ADT).
Než podstoupíte externí radioterapii, budete potřebovat CT sken. Na základě výsledků bude moci radiolog najít přesný bod pro radioterapii a podání dávky. Na vaší kůži vytvoří trvalé označení, aby zajistil, že paprsek záření bude při každém ošetření nasměrován do stejné polohy.
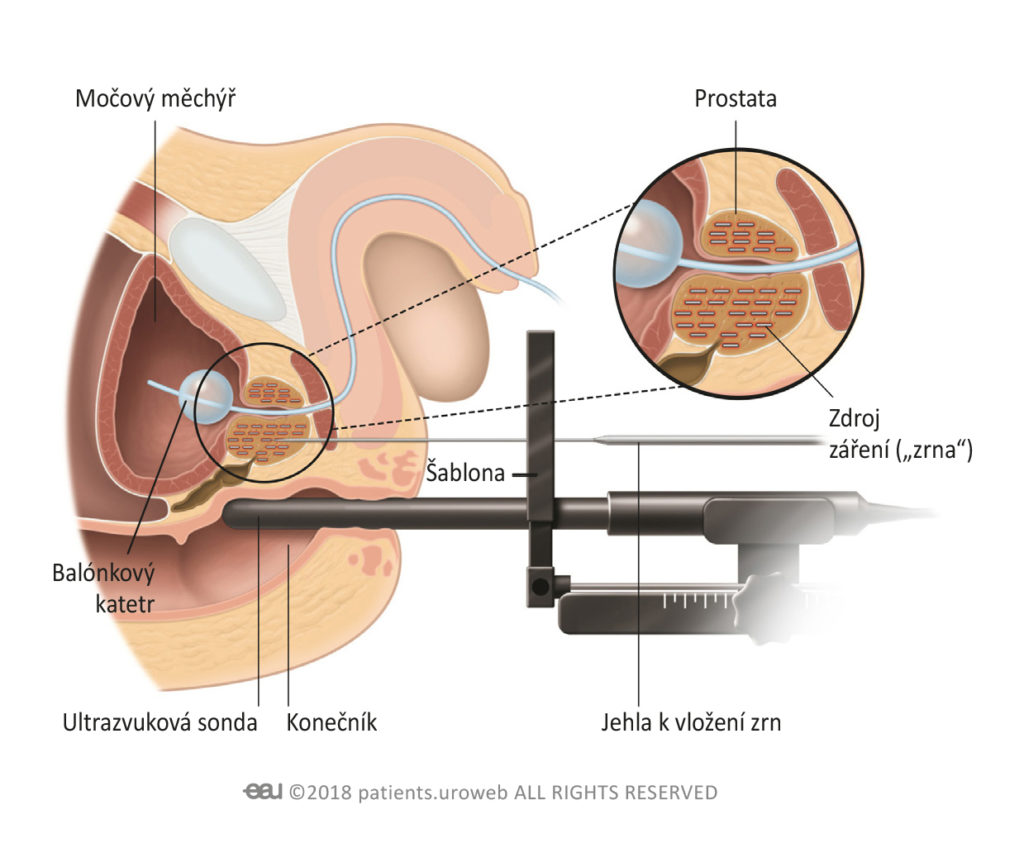
Brachyterapie
Brachyterapie je radiační léčba podávaná zevnitř těla. Malé radioaktivní kovové části (běžně nazývané „zrna“) se v celkové anestézii vloží přímo do prostaty. Ze zrn se postupně po dobu několika měsíců uvolňuje záření. Záření ničí rakovinové buňky uvnitř prostaty. Záření, které se může dostat do blízkých tkání a orgánů, je však omezené. Váš lékař s vámi prodiskutuje veškeré vaše obavy ohledně ozařování a poradí vám ohledně moderních technik se sníženými riziky.
Lékař vám zavede do konečníku ultrazvukovou sondu. Díky tomu bude moci zjistit, kolik zrn má do prostaty vložit a kam přesně je má umístit. Stadium rakoviny určí dávku záření, kterou vám lékař doporučí.
Hormonální terapie
Růst rakoviny prostaty způsobuje testosteron a pro kontrolu jeho množství v těle je nejčastěji využívána hormonální terapie. Ta je také známá jako androgenní deprivační terapie (ADT). Váš lékař vám může nabídnout hormonální terapii, která sníží hladinu testosteronu ve vašem těle. Tato léčba je obvykle ve formě injekcí, implantátů, tablet nebo nosního spreje.
Některým mužům se hormonální terapie podává před, během nebo po radioterapii nebo chemoterapii. Jiným mužům se podává pouze hormonální terapie. Hormonální terapie se využívá u všech stadií rakoviny prostaty. Jde ovšem o hlavní způsob léčby u mužů s pokročilou rakovinou prostaty.
Váš lékař s vámi probere možnosti léčby.
LHRH agonisté
LHRH agonisté se obvykle podávají ve formě injekcí či implantátů. Fungují tak, že blokují zprávy z mozku, které předávají informaci varlatům, aby produkovaly testosteron. Léčba těmito léky se někdy nazývá „chemická“ nebo „lékařská kastrace“. Účinek na tělo je totiž stejný jako při odstranění varlat.
Níže naleznete často používané LHRH agonisty. Všechny léky mají generický (obecný) název a název daný farmaceutickou společností, která je vyrábí (tzv. obchodní název).
| Generický (obecný) název | Obchodní název (názvy) |
| Buserelin | Suprefact® |
| Goserelin | Zoladex®, Reseligo® |
| Leuprorelin nebo Leuprolide | Eligard®, Staladex®, Enanton®, Prostap®, Lucrin®, Lutrate® |
| Triptorelin | Decapeptyl SR®, Salvacyl®, Diphereline®, Gonapeptyl® |
Váš lékař s vámi probere, která léčba pomocí LHRH agonistů je pro vás vhodná.
Při prvním zahájení léčby pomocí LHRH agonistů je běžné, že v těle dojde k nárůstu testosteronu. Tomu se říká „flare efekt“. Flare efekt může zpočátku vaše příznaky zhoršit a na krátkou dobu způsobit rychlý růst nádoru. Z tohoto důvodu dostanete také tablety známé jako antiandrogeny. Tyto tablety zabraňují testosteronu, aby se dostal k rakovinovým buňkám a ty mohly růst.
LHRH antagonisté
LHRH antagonisté fungují mírně odlišným způsobem než LHRH agonisté. Zabraňují varlatům produkovat testosteron, ale nezpůsobují flare efekt jako LHRH agonisté. Nebudete tedy muset užívat antiandrogeny.
Degarelix (Firmagon®) je léčba LHRH antagonistou dostupná v Evropě. Podává se jednou měsíčně ve formě injekce pod kůži.
Orchiektomie
Některým mužům může být nabídnuta operace k odstranění varlat. Této operaci se říká orchiektomie neboli chirurgická kastrace. Orchiektomie je jednoduchá operace. Obvykle se provádí za použití lokálního anestetika, ale lze ji provést i v celkové anestézii. Při obou typech anestézie během operace nic neucítíte. Pokud máte lokální anestézii, budete po celou dobu zákroku vzhůru. Pokud máte celkovou anestézii, budete během zákroku spát. Orchiektomie je nevratná operace. Musíte si tedy být jisti, že je to správná možnost léčby pro vás.
Antiandrogeny
Antiandrogeny jsou skupina léků, které zabraňují pronikání testosteronu do rakovinových buněk. Tím brání těmto buňkám v růstu. Obvykle jsou doplněny o další hormonální léčbu nebo radioterapii. Lékař vám však může antiandrogenní léčbu nabídnout samotnou, aby zjistil, zda se nádor zmenšuje.
Pokud vám jsou předepsány antiandrogenní léky, budete muset pravidelně podstupovat krevní testy. Lékař tak může zkontrolovat hladinu krevních buněk a správné fungování jater a ledvin.
Váš lékař s vámi probere, který antiandrogenní lék je nejvhodnější pro vaše stadium rakoviny prostaty. Zde uvádíme názvy různých antiandrogenních léků, které pro vás mohou být dostupné. Vezměte prosím na vědomí, že některé z uvedených léků nemusí být dostupné po celé Evropě.
| Generický (obecný) název | Obchodní název (názvy) |
| Bicalutamide | Casodex®, Bicalutamid® |
| Flutamide | Flutasin®, Flutamid® |
| Nilutamide | Anandron® |
| Cyproterone | Cyprostat® |
| Apalutamide | Erleada®, Erlyand® |
| Darolutamide | Nubeqa® |
| Enzalutamide | Xtandi® |
Abirateron
Abirateron (Zytiga®, Yonsa®) je odlišný druh hormonální terapie. Většinou je nabídnut mužům s pokročilou rakovinou prostaty, pokud rakovina nereaguje na jinou léčbu. Podává se formou tablet.
Stejně jako u ostatních forem hormonální terapie tato léčba funguje tak, že brání tělu produkovat testosteron. Způsob se ovšem od jiných forem léčby liší. Léčba abirateronem vás nevyléčí, ale může pomoci držet rakovinu pod kontrolou a zmírnit některé příznaky.
Pokud se rozhodnete abirateron užívat, budete muset užívat také steroidní tablety. Užívání steroidů v kombinaci s abirateronem sníží pravděpodobnost vedlejších účinků léčby.
Chemoterapie
Chemoterapie je obvykle nabídnuta mužům, u kterých je diagnostikována pokročilá rakovina prostaty a kteří jsou dostatečně fyzicky zdatní, aby léčbu snášeli. Chemoterapie vás nevyléčí, ale dostane rakovinu pod kontrolu.
Běžné chemoterapeutické léky zahrnují:
- Docetaxel
- Cabazitaxel
Chemoterapie je účinný způsob léčby, při kterém se ničí rakovinové buňky uvnitř těla. Podává se skrze žílu přímo do vašeho krevního řečiště. Lék prochází celým tělem a zabíjí všechny nalezené rakovinové buňky. Občas se však během léčby poškodí i zdravé buň
Chemoterapie může způsobit různé nepříjemné vedlejší účinky. Každý muž reaguje na léčbu jinak, ale rozhodnout se pro chemoterapii není snadné. V klidu si se svým lékařem a také s rodinou promluvte o potenciálních vedlejších účincích a přínosech.
Další možnosti léčby
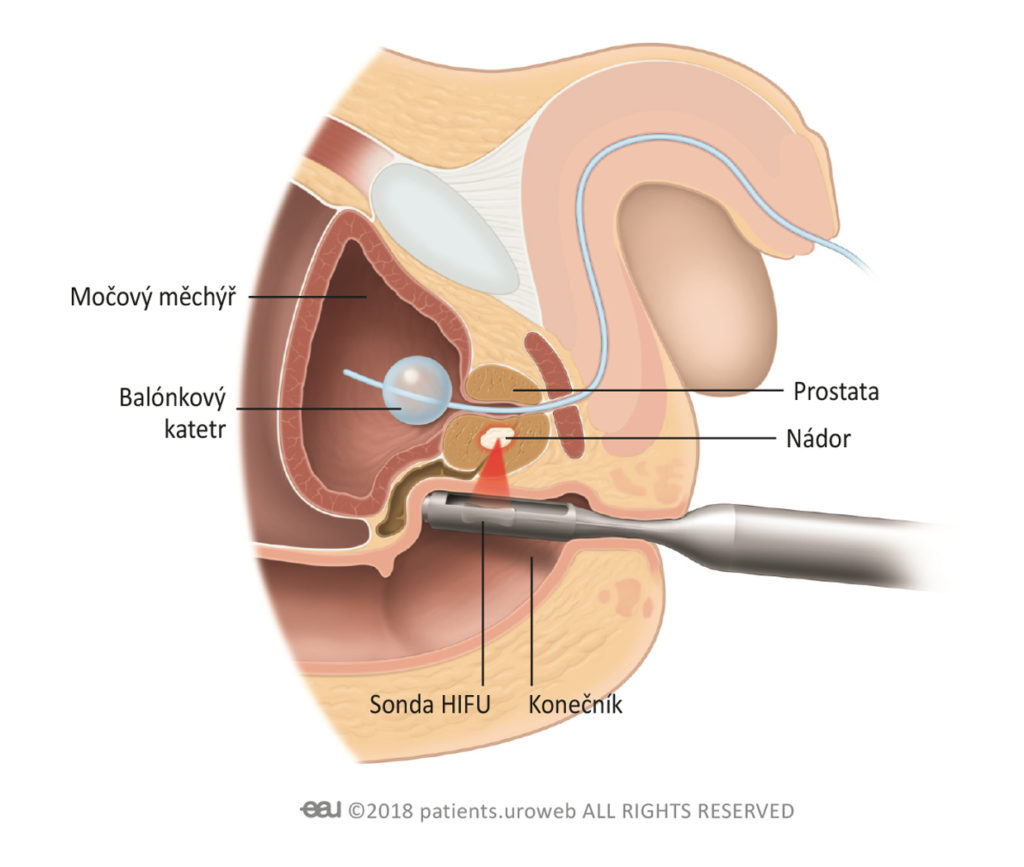
Vysoce intenzivní zaměřený ultrazvuk (HIFU)
Vysoce intenzivní zaměřený ultrazvuk (HIFU) využívá ultrazvukové paprsky, které vytváří teplo a ničí oblasti prostaty, ve kterých se nachází rakovinové buňky. Obvykle se provádí u mužů s raným stadiem rakoviny prostaty.
Léčba může být aplikována na celou prostatu, pokud máte několik nádorů, nebo jen na malou část prostaty. Obě metody se provádí pod celkovou anestézií nebo spinální anestézií.
Během zákroku se do konečníku opatrně zavede ultrazvuková sonda. Sondu obklopuje chladicí balónek, který chrání konečník před teplem. Sonda kromě generování tepla vytváří také ultrazvukové snímky prostaty. Díky nim si může lékaři nádor(y) podrobněji prohlédnout.
HIFU je specializovaná technika a není dostupná ve všech nemocnicích. V některých zemích může být k dispozici v rámci klinické studie.
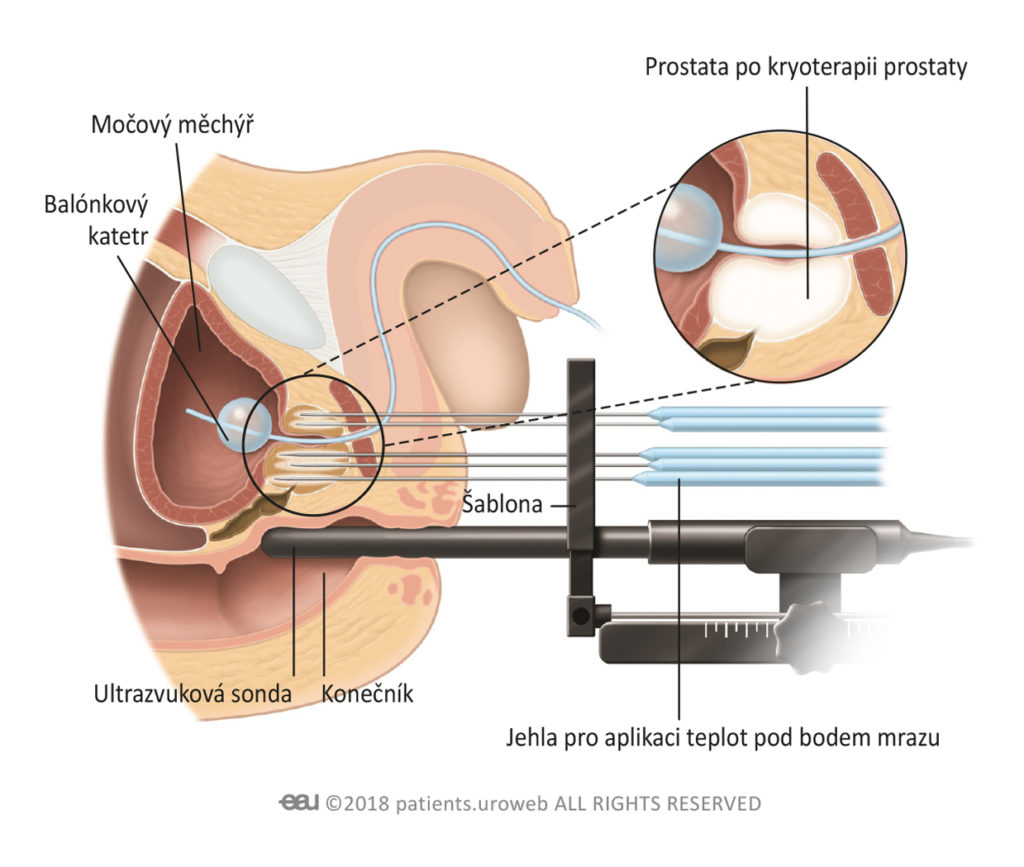
Kryoterapie
Při kryoterapii se zavádí tenké jehly do prostaty přes kůži mezi varlaty a konečníkem. Jakmile jsou jehly na místě, prochází skrze ně plyn, který zmrazí nádor(y) a ničí uvnitř rakovinové buňky. Obvykle se podává u mužů s raným stadiem rakoviny prostaty.
Léčba může být aplikována na celou prostatu, pokud máte několik nádorů, nebo jen na část prostaty. Obě metody se provádí pod celkovou anestézií nebo spinální anestézií.
Během zákroku se do konečníku opatrně zavede ultrazvuková sonda. Sonda vytváří ultrazvukové snímky prostaty, díky kterým může lékař lépe vidět nádor(y) a zkontrolovat správné zavedení jehel.
Kryoterapie je specializovaná technika, která není dostupná ve všech nemocnicích. V některých zemích může být k dispozici v rámci klinické studie.
Život s rakovinou
Jaké to je žít s rakovinou prostaty?
Život s rakovinou prostaty může ovlivnit vaše každodenní činnosti, práci i vztahy. I po ukončení léčby můžete zaznamenávat vedlejší účinky léčby, které mohou mít vliv na vaše fyzické zdraví. Obavy z možného návratu onemocnění mohou mít negativní dopad na vaše duševní zdraví.
Je důležité uvědomit si, že v tom nejste sami. Promluvte si se svým lékařem o místních podpůrných skupinách nebo poradenských službách, které mohou být pro vás i vaše blízké užitečné.
Fyzické a emoční účinky
Extrémní únava
Extrémní únava je u mužů s rakovinou prostaty velmi častá a může ovlivnit každodenní činnosti, společenské aktivity, spánek a celkovou soustředěnost. Pokud se cítíte unaveni, neměli byste řídit.
Někteří muži se s únavou vyrovnávají lépe než jiní. Pokud jste obvykle aktivní, může vás extrémní nedostatek energie frustrovat. To je normální. Někdy stačí provést pár malých změn, abyste nebyli tolik unaveni a měli situaci lépe pod kontrolu.
Únik moči
Pokud jste podstoupili operaci k léčbě rakoviny prostaty, můžete trpět úniky moči. To je naprosto normální. U některých mužů uniká jen malé množství moči, ale u jiných uniká větší množství. Většinou se to časem zlepší. Únik moči může být zahanbující, ale existují výrobky, které vám mohou pomoci. Inkontinenční vložky ve spodním prádle absorbují případnou unikající moč. Jsou diskrétní, takže nikdo nepozná, že je máte.
Promluvte si se svým lékařem o dalších léčebných postupech či produktech, které vám mohou pomoci.
Potíže s močením
Pokud máte potíže s močením, jedním z důvodů může být nádor, který způsobuje, že vaše prostata tlačí na močovou trubici. Váš lékař vám může doporučit léky nebo operaci k odstranění části prostaty nazývanou transuretrální resekce prostaty (TURP). Tento zákrok rakovinu nevyléčí, ale usnadní vám močení.
Sex a vztahy
Diagnóza rakoviny prostaty může ovlivnit chuť na sex. Můžete se cítit skleslý, naštvaný nebo vystresovaný a tyto emoce mohou změnit vaše pocity ohledně sexu.
Léčba může občas poškodit nervy a krevní zásobování penisu, což znesnadňuje dosažení nebo udržení erekce. To se nazývá erektilní dysfunkce. Pokud procházíte hormonální terapií, může to mít také vliv na vaše libido.
Pokud máte partnerku/partnera, promluvte si o sexu a o tom, jak se vypořádáváte s rakovinou. To vám může pomoci. Mluvit o sexu nemusí být jednoduché, ale váš doktor vám s léčbou pomůže a podpoří vás.
Emoce
Když vám někdo řekne, že máte rakovinu, může to být velký šok, i když jste se na možnost pozitivních výsledků testů připravovali. Díky pokrokům v oblastech vědy, medicíny a technologií se mnoho lidí z rakoviny vyléčí nebo s ní žije mnoho let. Přesto však může diagnóza rakoviny u vás a vašich blízkých způsobit různé obavy a emoce.
Život s rakovinou prostaty může ovlivnit vaše každodenní činnosti, práci i vztahy. Pokud máte problém zůstat v klidu, snažte se své emoce neskrývat. Mluvte se svou rodinou a přáteli.
Pokud si myslíte, že by vám možná pomohlo promluvit si s odborníkem, zeptejte se svého lékaře na podrobnosti o místních poradenských službách.
Hormonální změny
Testosteron je vytvářen především varlaty a řídí fungování prostaty. Hormonální terapie snižuje množství testosteronu v těle, což může ovlivnit vaši celkovou náladu i chuť na sex. Může vám být do pláče, můžete se cítit naštvaně nebo prostě jinak než obvykle. Tyto pocity jsou běžné a mohou být způsobeny hormonální terapií.
Praktické záležitosti
Budu moci pracovat?
Některým mužům pomáhá návrat do práce vrátit se do běžného života. Ne každý ovšem může pokračovat v práci. Můžete se rozhodnout pracovat na částečný úvazek nebo odejít do předčasného důchodu. Neexistuje správné nebo špatné řešení.
Možná si budete muset vzít v práci volno v závislosti na možnostech léčby, které jsou vám nabízeny. Možná si budete muset v práci dělat přestávky navíc, obzvlášť pokud se cítíte vyčerpaní.
Může pro vás být užitečné podívat se na zásady vaší společnosti a příručku pro zaměstnance nebo si promluvit s personálním oddělením na vašem pracovišti, které vám poskytne více informací o vašich možnostech.
Budu moci cestovat?
Pokud řídíte, musíte si dávat pozor na to, jak vás vaše léčba ovlivňuje. Nikdy neřiďte, pokud se cítíte unaveni nebo vám není dobře. Pokud plánujete cestovat do zahraničí, rakovina může mít vliv na to, kam pojedete a jak dlouho tam budete. Rakovina by vás však neměla od cestování odradit. Přesto vás může ovlivnit cestovní pojištění, pojištění pronájmu auta, to, co si musíte vzít s sebou, a činnosti, které tam máte v plánu provozovat.
Paliativní péče
Pokud máte pokročilou rakovinu prostaty, možná jste zaslechli termín podpůrná nebo paliativní péče. Cílem paliativní péče je zvládnout jakoukoliv bolest a pomoci najít způsoby, jak se vyrovnat s úzkostnými příznaky. Poskytuje také podporu vaší rodině a lidem, kteří o vás pečují.
Paliativní péče není jen pro muže v závěrečné fázi života, ale zahrnuje podporu, která vám pomůže se na ni připravit. Budete mít k dispozici různé odborníky, kteří vám pomohou zvládnout vaše příznaky a nabídnou vám i vaší rodině potřebnou emoční a praktickou podporu. Typy odborníků a služeb, které máte k dispozici, závisí na vašich potřebách a místě bydliště.
Recidiva
Co když se rakovina vrátí zpět?
Zjistit, že se vám rakovina vrátila, může být velmi těžké. Všechny myšlenky a pocity, které jste měli, když vám byla poprvé diagnostikována, se mohou také vrátit. Tyto pocity a strach mohou být dokonce silnější než dříve. Některým mužům k vypořádání se s další takovou diagnózou pomáhají stejné metody, které používali během první diagnózy rakoviny.
I když se rakovina po léčbě vrátí, u mnoha mužů stále roste pomalu a nadále mohou žít dlouhý a aktivní život. Váš lékař s vámi probere možnosti léčby.
Pokud se vám rakovina vrátila, můžete slyšet pojmy jako „recidiva“ a také další termíny, jako je lokální, lokálně pokročilá, regionální, vzdálená nebo metastáze. To může znít děsivě.
Lokální recidiva
V prostatě se znovu nachází nový nádor. Rakovina se nerozšířila do dalších částí těla. Pokud máte lokální recidivu, může vám být nabídnuta další léčba, abyste se rakoviny opět zbavili.
Regionální nebo lokálně pokročilá recidiva
Rakovina se rozšířila do oblastí v okolí prostaty, ale do jiných částí těla se nerozšířila. Může vám být nabídnuta další léčba, abyste se rakoviny opět zbavili.
Vzdálená či metastatická recidiva
Rakovina se rozšířila (metastázovala) do dalších částí těla. Ve vaší krvi či kostech mohou být rakovinové buňky. Rakovinu již nelze vyléčit pomocí léčby.
Dozvědět se, že rakovinu nelze vyléčit, je znepokojivé a může to být šok. Stále existují možnosti léčby, které pomáhají kontrolovat šíření rakovinových buněk, jako je hormonální terapie nebo chemoterapie.
Váš lékař s vámi může probrat podpůrnou nebo paliativní péči. Cílem paliativní péče je zvládnout jakoukoliv bolest a pomoci najít způsoby, jak se vyrovnat s úzkostnými příznaky. Paliativní péče není jen pro muže v závěrečné fázi života. Muži s metastatickou recidivou mohou dostávat paliativní péči po mnoho měsíců nebo let.